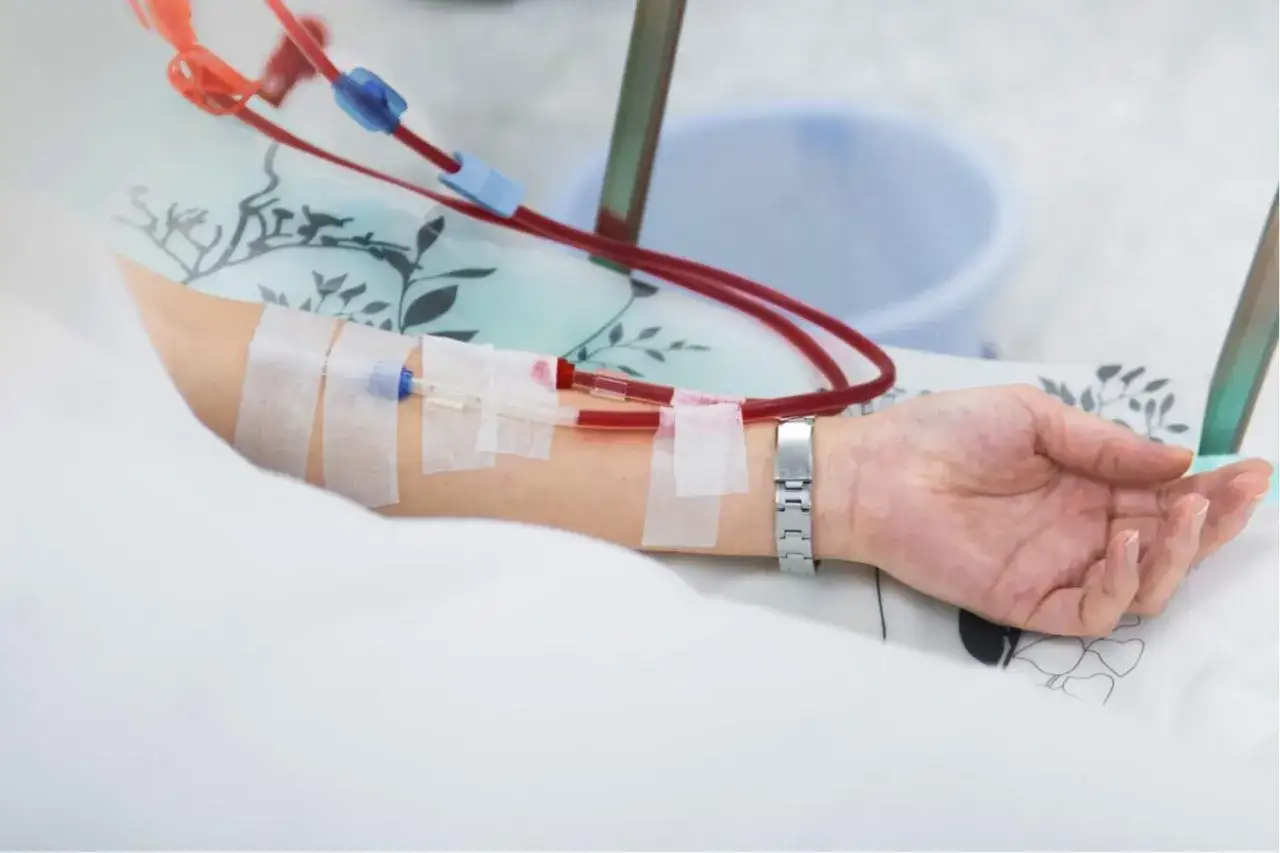
Cewnik Sheldona to rozwiązanie, które pozwala rozpocząć hemodializę szybko, gdy nerki nie są już w stanie samodzielnie oczyszczać krwi albo gdy nie ma jeszcze gotowej przetoki naczyniowej. W tym artykule wyjaśniam, czym dokładnie jest ten dostęp, kiedy się go stosuje, jakie ma ograniczenia i jak dbać o niego na co dzień, żeby zmniejszyć ryzyko zakażenia oraz zakrzepu.
Najważniejsze informacje o cewniku dializacyjnym w skrócie
- To centralny cewnik żylny używany głównie do hemodializy, zwykle jako dostęp czasowy lub pomostowy.
- Najczęściej zakłada się go do żyły szyjnej wewnętrznej, a w sytuacjach pilnych także do żyły udowej.
- Jego największą słabością jest wyższe ryzyko zakażenia i zakrzepicy niż w przypadku przetoki tętniczo-żylnej.
- W praktyce jest przydatny wtedy, gdy dializę trzeba rozpocząć od razu, bez czekania na dojrzenie przetoki.
- Kluczowe znaczenie ma suchy opatrunek, higiena rąk i szybka reakcja na gorączkę, dreszcze lub ból przy miejscu wkłucia.
Czym jest cewnik dializacyjny typu Sheldona
Najprościej mówiąc, to dwukanałowy cewnik do dostępu żylnego, przez który krew jest pobierana do aparatu dializacyjnego, oczyszczana i wraca do organizmu. W terminologii dializacyjnej kanał „tętniczy” i „żylny” opisuje kierunek przepływu w obiegu pozaustrojowym, a nie to, że cewnik znajduje się w tętnicy. To ważne rozróżnienie, bo pacjenci często mylą te pojęcia.
W praktyce widzę ten dostęp przede wszystkim u osób, które muszą rozpocząć dializy szybko: w ostrej niewydolności nerek, przy nagłym pogorszeniu przewlekłej choroby nerek albo wtedy, gdy przetoka jeszcze się nie wykształciła. Jak przypomina National Kidney Foundation, przetoka tętniczo-żylna jest zwykle pierwszym wyborem na trwały dostęp, a cewnik traktuje się raczej jako rozwiązanie tymczasowe albo pomostowe. To również nie jest to samo co cewnik do dializy otrzewnowej. Tam dostęp prowadzi do jamy brzusznej i służy zupełnie innej metodzie leczenia. Tu mówimy wyłącznie o hemodializie, czyli oczyszczaniu krwi poza organizmem. Dzięki temu łatwiej uniknąć nieporozumień, które w praktyce pojawiają się zaskakująco często. Następny krok to już sama procedura założenia i pierwsze uruchomienie dostępu.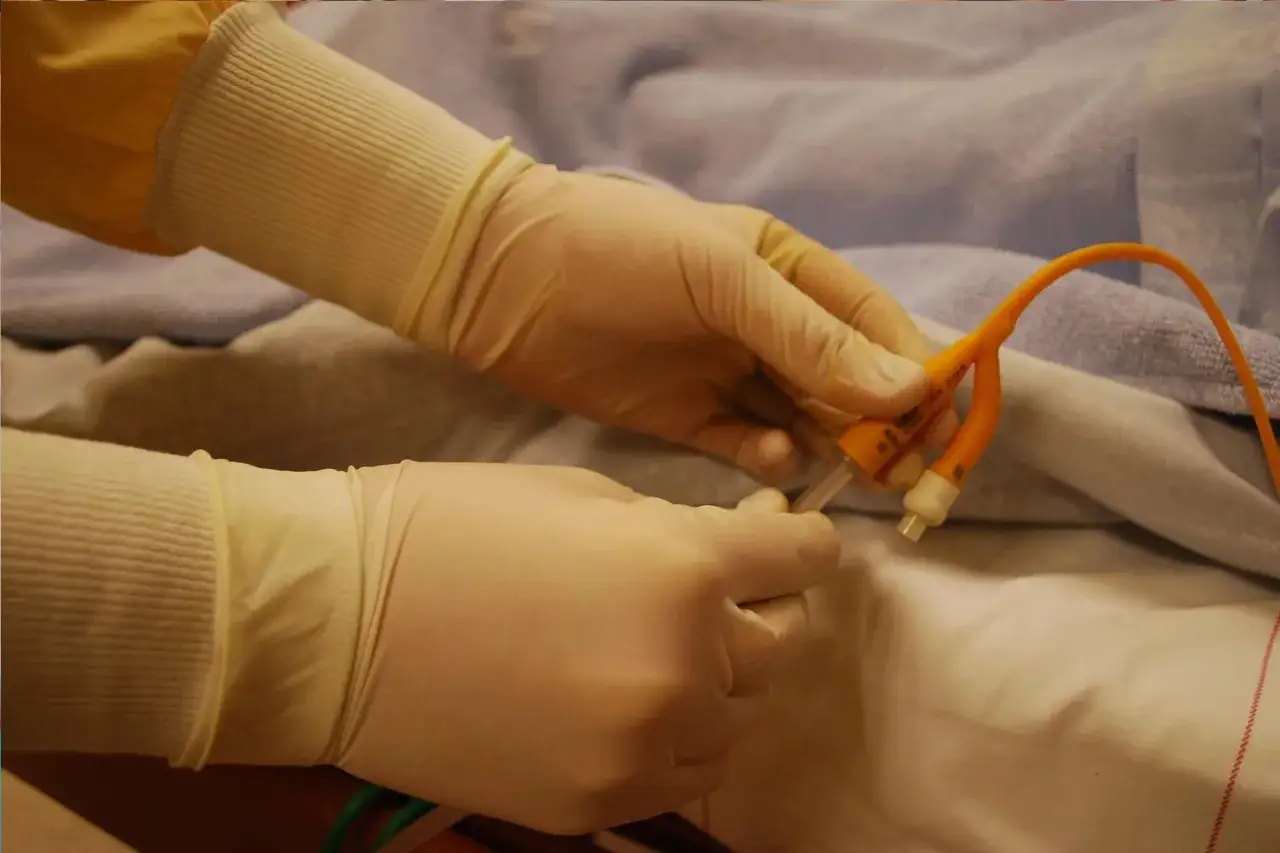
Jak wygląda założenie i pierwsze podłączenie do dializy
Założenie takiego cewnika odbywa się w warunkach aseptycznych, zwykle z użyciem USG i techniki Seldingera. Lekarz nakłuwa wybraną żyłę, wprowadza prowadnicę, a potem po niej umieszcza cewnik. Z punktu widzenia pacjenta najważniejsze jest to, że zabieg ma umożliwić szybkie rozpoczęcie dializy, bez czekania na dojrzewanie przetoki.
Najczęściej wybiera się żyłę szyjną wewnętrzną. W sytuacjach pilnych możliwe jest także wkłucie do żyły udowej. Żyły podobojczykowej zwykle unika się u chorych dializowanych, bo zwiększa ryzyko późniejszego zwężenia żył centralnych i może utrudnić dalsze leczenie. CDC zwraca uwagę właśnie na to ryzyko, dlatego planowanie miejsca wkłucia ma znaczenie nie tylko na dziś, ale też na kolejne miesiące leczenia.
Po założeniu cewnik zwykle od razu nadaje się do użycia, o ile zespół nie zaleci inaczej. W trakcie pierwszej dializy personel sprawdza drożność, przepływ i stabilność położenia. Pacjent może czuć niewielkie ciągnięcie lub tkliwość przy miejscu wejścia, ale silny ból, narastający obrzęk albo duszność po zabiegu nie są normalne i wymagają pilnej oceny. To prowadzi do kolejnego pytania: kiedy ten dostęp jest naprawdę najlepszym wyborem, a kiedy lepiej myśleć o czymś trwałym?
Dlaczego to zwykle rozwiązanie pomostowe, a nie docelowe
Jeśli porównać najczęstsze dostępy do hemodializy, różnice są bardzo wyraźne. Cewnik wygrywa szybkością, ale przegrywa bezpieczeństwem. Właśnie dlatego nie traktuję go jako „lepszej rurki”, tylko jako narzędzie na określony etap leczenia.
| Dostęp | Kiedy się go używa | Największa zaleta | Najważniejsze ograniczenie |
|---|---|---|---|
| Przetoka tętniczo-żylna | Planowo, gdy jest czas na przygotowanie naczyń | Najmniej infekcji i zakrzepów, długi czas działania | Trzeba poczekać, aż dojrzeje |
| Graft naczyniowy | Gdy żyły nie nadają się do przetoki | Szybsza gotowość niż w przypadku przetoki | Większe ryzyko zakrzepu i zakażenia niż przy przetoce |
| Cewnik dializacyjny | Gdy dializa musi ruszyć od razu albo jako most do innego dostępu | Można go użyć szybko, bez czekania na dojrzewanie | Najwyższe ryzyko zakażenia i problemów mechanicznych |
Ta hierarchia nie jest przypadkowa. Jak podaje CDC, centralny cewnik ma najwyższe ryzyko infekcji spośród najczęściej stosowanych dostępów naczyniowych, dlatego im dłużej ma służyć, tym staranniej trzeba ocenić, czy nie warto przejść na przetokę albo graft. W praktyce chodzi więc nie tylko o sam zabieg, ale o cały plan leczenia. Skoro wiemy już, kiedy wybiera się ten dostęp, trzeba jeszcze uczciwie powiedzieć, z czym wiąże się największe ryzyko.
Jakie powikłania zdarzają się najczęściej
Najczęstsze problemy dotyczą zakażenia, zakrzepicy i niedrożności światła cewnika. To właśnie one najczęściej skracają czas jego bezproblemowego działania. Pacjent może zauważyć, że dializa trwa dłużej, aparat częściej alarmuje albo przepływ krwi jest słabszy niż zwykle.
- Zakażenie miejsca wkłucia lub zakażenie krwi, które może dawać gorączkę, dreszcze i osłabienie.
- Zakrzepica lub zatkanie cewnika, objawiające się gorszym przepływem albo trudnością w podłączeniu do dializy.
- Przemieszczenie cewnika, czyli sytuacja, gdy końcówka nie leży już tam, gdzie powinna.
- Zwężenie żył centralnych, które utrudnia późniejsze leczenie i dostęp naczyniowy.
- Powikłania mechaniczne po założeniu, na przykład krwiak czy odma, choć zdarzają się rzadziej przy dobrej technice i kontroli obrazowej.
Objawy alarmowe są dość charakterystyczne: gorączka, dreszcze w trakcie lub po dializie, zaczerwienienie, wyciek, ból przy wejściu cewnika, obrzęk szyi, twarzy albo kończyny po stronie wkłucia, a także nagłe pogorszenie drożności. Jeśli pojawia się coś takiego, nie warto czekać „do następnej wizyty”. Przy cewniku czas ma znaczenie, bo infekcja odcewnikowa potrafi rozwijać się szybko. Z tego powodu codzienna pielęgnacja nie jest dodatkiem, tylko realną częścią leczenia.
Jak dbać o cewnik na co dzień
Najważniejsza zasada jest prosta: opatrunek ma pozostać czysty i suchy. To brzmi banalnie, ale właśnie tu najczęściej popełnia się błędy. Wilgoć, przypadkowe pociągnięcie za dren, dotykanie końcówek bez mycia rąk albo samodzielne manipulowanie przy korkach zwiększają ryzyko zakażenia i uszkodzenia dostępu.
- Myj ręce przed każdym kontaktem z opatrunkiem lub drenem.
- Nie odklejaj, nie poprawiaj i nie odcinaj opatrunku samodzielnie, jeśli nie masz takiego zalecenia.
- Nie mocz miejsca wkłucia; prysznic, kąpiel i basen wymagają zgody zespołu prowadzącego.
- Nie używaj cewnika do niczego poza dializą, jeśli lekarz nie wydał innego polecenia.
- Sprawdzaj codziennie, czy opatrunek nie jest wilgotny, luźny albo zabrudzony.
- Zgłaszaj każdą gorączkę, dreszcze, ból, wyciek lub nieprzyjemny zapach z okolicy wkłucia.
W wielu ośrodkach opatrunek zmienia się według własnego protokołu, najczęściej przy każdej dializie albo zawsze wtedy, gdy jest uszkodzony. Tu nie ma miejsca na improwizację, bo jeden nieduży błąd w pielęgnacji potrafi zniweczyć cały plan leczenia. Dlatego ostatnia rzecz, o którą warto zadbać, to jasne ustalenia z zespołem nefrologicznym jeszcze przed wyjściem ze szpitala lub z oddziału dializ.
Co warto ustalić z zespołem nefrologicznym po założeniu
Ja zawsze zachęcam, żeby pacjent wyszedł z oddziału z trzema konkretnymi odpowiedziami: jak długo ten dostęp ma służyć, kto i kiedy kontroluje opatrunek oraz jakie objawy wymagają pilnego kontaktu. To naprawdę porządkuje leczenie i zmniejsza stres, zwłaszcza na początku.
Warto też zapytać, czy cewnik jest rozwiązaniem wyłącznie pomostowym, czy z powodu stanu naczyń może pozostać dłużej, oraz czy planowana jest przetoka albo graft. Taka rozmowa nie jest formalnością. Od niej zależy nie tylko komfort codziennej opieki, ale też to, czy chory nie utknie z dostępem o wyższym ryzyku niż to konieczne. Jeśli więc z dializą dopiero zaczyna się nowy etap, ten cewnik trzeba traktować jako narzędzie do bezpiecznego przejścia dalej, a nie jako rozwiązanie bez terminu ważności.
Najlepiej działający plan to zwykle ten, w którym dostęp dializacyjny jest dobrany do sytuacji klinicznej, a nie odwrotnie. Gdy cewnik ma być używany krótko, liczy się sprawne rozpoczęcie hemodializy i czujna pielęgnacja; gdy ma służyć dłużej, trzeba jeszcze uważniej myśleć o przetoce, zakażeniach i jakości przepływu. Dla pacjenta najważniejsze są trzy rzeczy: obserwować miejsce wkłucia, nie bagatelizować gorączki i utrzymywać stały kontakt z zespołem dializacyjnym.