Torbielowatość nerek to genetyczna choroba, w której w miąższu nerek stopniowo rozwija się wiele torbieli wypełnionych płynem. Najczęściej przez długi czas nie daje wyraźnych objawów, ale z czasem może prowadzić do bólu, nadciśnienia, krwiomoczu i pogarszania funkcji nerek. Poniżej wyjaśniam, jak rozpoznać ten problem, kiedy leczenie naprawdę ma sens i co w praktyce pomaga na co dzień.
Najważniejsze fakty, które warto znać od razu
- Najczęściej chodzi o autosomalną dominującą postać choroby, czyli ADPKD, która jest dziedziczna.
- Objawy zwykle rozwijają się powoli i często zaczynają się od bólu boków, nadciśnienia lub krwiomoczu.
- Rozpoznanie opiera się głównie na USG nerek, czasem na tomografii, rezonansie lub badaniu genetycznym.
- Leczenie nie usuwa istniejących torbieli, ale może spowolnić postęp choroby i zmniejszyć liczbę powikłań.
- Największe znaczenie mają kontrola ciśnienia, szybkie leczenie zakażeń i regularna opieka nefrologiczna.
Czym jest wielotorbielowatość nerek i kiedy torbiele są tylko przypadkowym znaleziskiem
W praktyce najpierw trzeba odróżnić chorobę genetyczną od zwykłej, pojedynczej torbieli nerkowej. To ważne, bo pojedyncza torbiel u dorosłej osoby bywa znaleziskiem przypadkowym i zwykle nie wymaga leczenia, a wielotorbielowatość nerek ma zupełnie inny przebieg, ryzyko powikłań i znaczenie rodzinne.
| Cecha | Pojedyncza torbiel | Wielotorbielowatość nerek |
|---|---|---|
| Liczba zmian | Zwykle jedna lub kilka, bez typowego wzorca rodzinnego | Wiele torbieli w obu nerkach, często narastających z wiekiem |
| Znaczenie kliniczne | Często małe, przypadkowe i łagodne znalezisko | Choroba przewlekła, mogąca prowadzić do nadciśnienia i niewydolności nerek |
| Objawy | Zazwyczaj brak dolegliwości | Możliwy ból, krwiomocz, zakażenia, kamica, uczucie rozpierania |
| Dalsze postępowanie | Najczęściej obserwacja | Diagnostyka rodzinna, kontrola funkcji nerek i plan leczenia |
To rozróżnienie ma duże znaczenie, bo od niego zależy, czy pacjent potrzebuje tylko kontroli, czy już pełnej diagnostyki i opieki specjalisty. Gdy wiemy, z czym mamy do czynienia, łatwiej przejść do objawów, które zwykle pojawiają się jako pierwsze.
Jakie objawy najczęściej pojawiają się z czasem
Na początku choroba potrafi milczeć przez lata, dlatego wiele osób trafia do lekarza dopiero po pojawieniu się powikłań. Ja zwykle zwracam uwagę na kilka sygnałów, które układają się w charakterystyczny obraz, choć same z siebie nie przesądzają jeszcze o rozpoznaniu.
- Ból w okolicy lędźwiowej lub po bokach brzucha - bywa tępy, nawracający, czasem nasilający się przy krwawieniu do torbieli albo przy jej powiększaniu.
- Krwiomocz - może być widoczny gołym okiem albo wychwycony w badaniu moczu; wymaga oceny, nawet jeśli ustąpi samoistnie.
- Nadciśnienie tętnicze - to jeden z najczęstszych wczesnych problemów i często pojawia się szybciej niż spadek filtracji nerek.
- Nawracające zakażenia układu moczowego - zwłaszcza gdy pojawia się gorączka, pieczenie przy oddawaniu moczu lub ból pleców.
- Kamica nerkowa - torbiele i zmiany w odpływie moczu sprzyjają tworzeniu złogów.
- Uczucie pełności w brzuchu - przy powiększonych nerkach albo współistniejących torbielach w wątrobie brzuch może wydawać się „ciężki” lub napięty.
W bardziej zaawansowanym stadium dochodzą objawy przewlekłej choroby nerek: osłabienie, obrzęki, gorsza tolerancja wysiłku i zmiany w wynikach kreatyniny oraz eGFR. To prowadzi do pytania, skąd ta choroba właściwie się bierze i dlaczego tak często występuje w rodzinach.
Skąd bierze się choroba i jak wygląda dziedziczenie
Najczęściej mówimy o ADPKD, czyli autosomalnej dominującej postaci wielotorbielowatości nerek. Szacuje się, że dotyczy mniej więcej 1 na 400-1000 osób na świecie, a jeśli jeden z rodziców choruje, każde dziecko ma 50% ryzyka odziedziczenia choroby. W praktyce oznacza to, że wywiad rodzinny jest jednym z najważniejszych elementów całej układanki.Najczęściej odpowiadają za nią zmiany w genach PKD1 lub PKD2. To nie jest choroba wywołana dietą, odwodnieniem czy pojedynczym epizodem infekcji - to wada zapisana w materiale genetycznym, która zmienia sposób tworzenia się i wzrostu struktur w nerce.
Warto też pamiętać, że istnieje rzadsza, autosomalna recesywna postać choroby, zwykle ujawniająca się dużo wcześniej, czasem już w okresie noworodkowym lub dzieciństwie. Dlatego w rodzinach, gdzie choroba pojawia się wcześnie, diagnostyka genetyczna bywa szczególnie cenna. Gdy znamy mechanizm dziedziczenia, naturalnym kolejnym krokiem staje się odpowiednie badanie obrazowe.
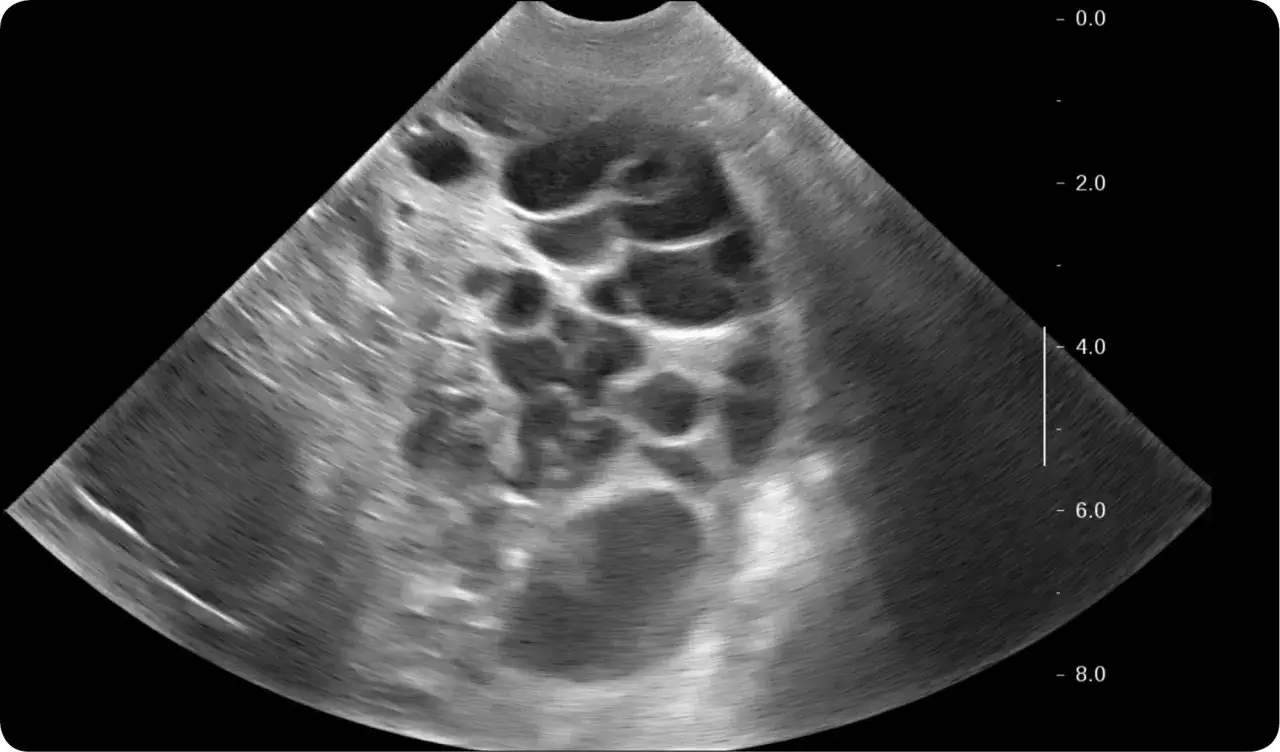
Jak stawia się rozpoznanie w praktyce
W codziennej diagnostyce podstawą jest obrazowanie nerek i rozmowa o historii rodzinnej. U większości dorosłych pierwszym badaniem pozostaje USG, bo jest dostępne, nieinwazyjne i zwykle wystarcza do wykrycia typowego obrazu choroby. Tomografia komputerowa lub rezonans magnetyczny są przydatne wtedy, gdy obraz jest niejednoznaczny albo trzeba dokładniej ocenić rozmiar nerek i liczbę torbieli.| Badanie | Po co się je wykonuje | Kiedy jest szczególnie przydatne |
|---|---|---|
| USG nerek | Wykrywa liczne torbiele i pozwala ocenić typowy obraz choroby | Na początku diagnostyki, także przy kontroli rodzinnej |
| Tomografia lub rezonans | Dokładniej pokazuje strukturę nerek i rozległość zmian | Gdy USG nie daje pewnej odpowiedzi albo trzeba zaplanować leczenie |
| Badanie moczu i krwi | Ocenia funkcję nerek i szuka powikłań, takich jak infekcja czy krwiomocz | Przy każdym podejrzeniu choroby i podczas kontroli |
| Badanie genetyczne | Potwierdza rozpoznanie, gdy obraz kliniczny nie jest typowy | Przy niejasnym wywiadzie rodzinnym, planowaniu rodziny lub nietypowym przebiegu |
Badanie genetyczne nie jest potrzebne każdemu, ale bywa bardzo pomocne, gdy chodzi o ocenę ryzyka u krewnych albo o decyzje związane z planowaniem ciąży. Po rozpoznaniu najważniejsze pytanie brzmi już nie tylko „co to jest?”, ale „co można z tym zrobić?”.
Leczenie, które realnie spowalnia postęp
Tu trzeba powiedzieć uczciwie: nie ma leczenia, które „usuwa” istniejące torbiele i przywraca nerki do stanu sprzed choroby. Są jednak działania, które potrafią wyraźnie zmniejszyć ryzyko powikłań, spowolnić utratę funkcji nerek i poprawić codzienne funkcjonowanie.
| Co robi się w praktyce | Po co | O czym trzeba pamiętać |
|---|---|---|
| Kontrola ciśnienia tętniczego | To jeden z najważniejszych sposobów ochrony nerek | Często stosuje się leki z grupy ACE inhibitorów lub ARB, ale dobór zawsze należy do lekarza |
| Tolvaptan | Może spowalniać postęp choroby u wybranych dorosłych z ryzykiem szybkiej progresji | Wymaga regularnej kontroli prób wątrobowych i nie jest dla każdego |
| Leczenie zakażeń i kamicy | Zmniejsza ryzyko bólu, gorączki i uszkodzeń związanych z powikłaniami | Przy infekcjach liczy się szybkie wdrożenie właściwego antybiotyku |
| Postępowanie w zaawansowanej niewydolności | Przygotowuje do dializy lub przeszczepienia nerki | To etap, którego nie da się ignorować, jeśli filtracja wyraźnie spada |
W aktualnych zaleceniach duże znaczenie ma także właściwa ocena ryzyka szybkiego postępu choroby. U części dorosłych lekarz rozważa tolvaptan, zwłaszcza gdy eGFR jest jeszcze zachowane na poziomie umożliwiającym leczenie i widać cechy agresywniejszego przebiegu. Równolegle sens ma rozsądne nawodnienie, ale tylko wtedy, gdy nie ma przeciwwskazań i plan jest ustalony indywidualnie.
Ja najczęściej tłumaczę pacjentom, że leczenie działa najlepiej wtedy, gdy jest proste i konsekwentne, a nie spektakularne. Dlatego obok leków liczy się codzienna kontrola i unikanie błędów, które z pozoru wydają się drobiazgami.
Jak wygląda codzienna kontrola i czego lepiej nie bagatelizować
W codziennym życiu największą różnicę robią rzeczy pozornie mało efektowne: regularne pomiary ciśnienia, szybka reakcja na infekcje i rozsądne podejście do leków przeciwbólowych. To właśnie tutaj pacjenci najczęściej tracą czas, licząc na jedną prostą metodę, która zastąpi całą resztę.
- Mierz ciśnienie regularnie - nadciśnienie przy tej chorobie nie jest dodatkiem, tylko jednym z głównych problemów do opanowania.
- Pij płyny rozsądnie i konsekwentnie - u części osób nefrolog zaleca około 2-3 litrów na dobę, ale tylko przy braku przeciwwskazań.
- Nie nadużywaj soli - zbyt słona dieta utrudnia kontrolę ciśnienia i nie pomaga nerkom.
- Uważaj na NLPZ - ibuprofen, ketoprofen i podobne leki nie są neutralne dla nerek, zwłaszcza przy już istniejącej chorobie.
- Reaguj szybko na zakażenia - gorączka, pieczenie przy oddawaniu moczu albo ból w okolicy lędźwiowej wymagają oceny, a nie przeczekania.
- Nie ignoruj krwiomoczu - nawet jeśli ustępuje, warto sprawdzić, czy nie chodzi o krwawienie do torbieli, kamicę albo infekcję.
Największym błędem jest zakładanie, że brak silnych objawów oznacza brak problemu. W tej chorobie bywa odwrotnie: nerki pogarszają się po cichu, dlatego regularna kontrola ma większą wartość niż doraźne działania. To prowadzi już do pytania, kiedy objawy przestają być „do obserwacji” i trzeba działać szybciej.
Kiedy potrzebna jest szybka konsultacja i co oznacza rokowanie
Nie każdy ból pleców oznacza nagłe pogorszenie, ale są sytuacje, których nie powinno się odkładać. Pilnej oceny wymagają: gorączka z bólem w okolicy nerek, duży krwiomocz, nagły i silny ból brzucha lub boku, wyraźny spadek ilości moczu, duszność, obrzęki albo bardzo wysokie ciśnienie z bólami głowy czy zaburzeniami widzenia.
Rokowanie zależy od kilku rzeczy naraz: typu mutacji, tempa wzrostu torbieli, kontroli ciśnienia, liczby zakażeń, wielkości nerek i tego, jak wcześnie choroba została rozpoznana. Jedni zachowują dobrą funkcję nerek przez długie lata, u innych postęp jest szybszy, dlatego nie warto porównywać się z jednym „typowym” przypadkiem.
Jeśli w grę wchodzi planowanie rodziny, ta choroba wymaga jeszcze jednego, bardzo praktycznego kroku.
Gdy choroba pojawia się w rodzinie, najlepiej działa plan na kilka kroków
Jeśli w rodzinie występuje torbielowatość nerek, najrozsądniej jest nie zgadywać, tylko uporządkować ryzyko. Dla wielu osób największą wartość ma rozmowa z nefrologiem, urologiem lub specjalistą genetyki klinicznej, bo dopiero wtedy wiadomo, kogo badać, kiedy robić USG i czy badanie genetyczne rzeczywiście coś zmieni.
Ja zwykle radzę przygotować przed wizytą trzy rzeczy: listę chorych krewnych, dotychczasowe wyniki kreatyniny, eGFR i moczu oraz wszystkie wcześniejsze badania obrazowe. Taki zestaw często skraca drogę do sensownej decyzji bardziej niż kolejne ogólne informacje z internetu. A gdy rodzina myśli o ciąży, szczególnie ważne staje się omówienie ryzyka dziedziczenia i tego, jakie badania warto wykonać jeszcze przed planowanym poczęciem.
Najważniejsze jest jedno: przy tej chorobie nie chodzi o jedną magiczną metodę, tylko o spokojny, dobrze prowadzony plan. Im wcześniej pojawi się diagnoza i regularna opieka, tym większa szansa na ograniczenie powikłań i zachowanie dobrej funkcji nerek na dłużej.