Wysiłkowe nietrzymanie moczu nie jest drobiazgiem do przeczekania. Najpierw trzeba ustalić, czy wyciek pojawia się przy kaszlu, śmiechu, podnoszeniu ciężaru albo bieganiu, a dopiero potem dobrać leczenie. W tym tekście wyjaśniam, kiedy taśma TOT ma sens, jak wygląda kwalifikacja, sam zabieg, rekonwalescencja i jakie ograniczenia trzeba uczciwie wziąć pod uwagę.
Najważniejsze fakty, które porządkują temat
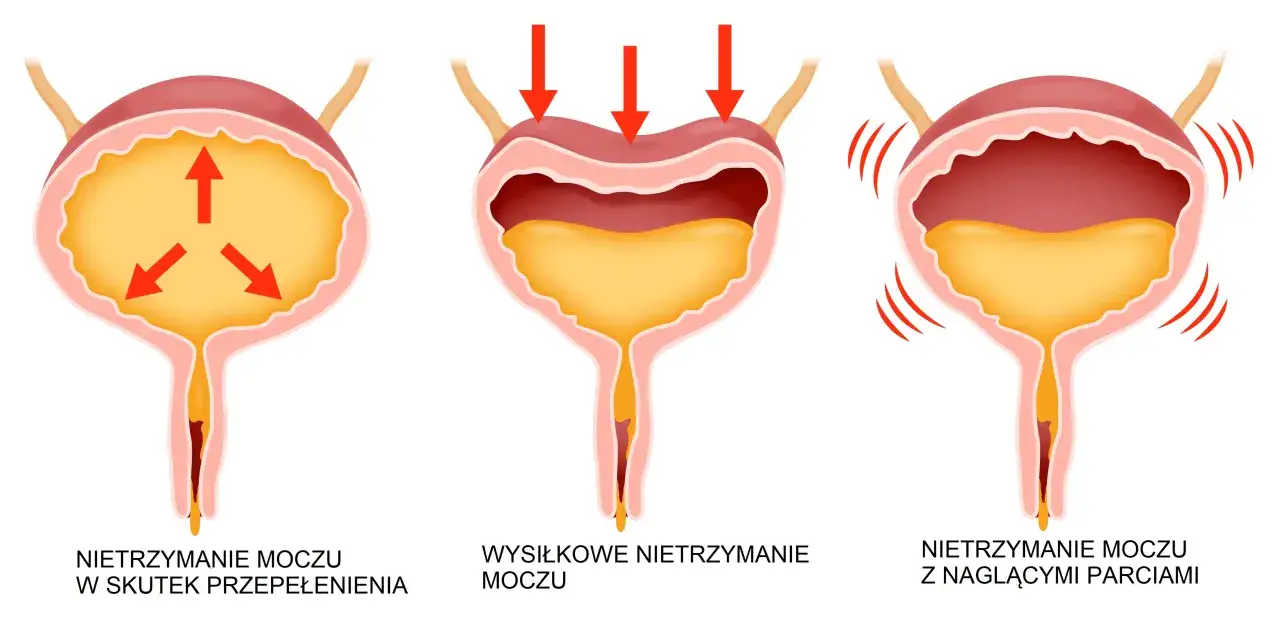
- Ta metoda dotyczy przede wszystkim wysiłkowego nietrzymania moczu, a nie parcia naglącego.
- Przed decyzją o operacji liczy się dokładny wywiad, badanie, test kaszlowy, badanie moczu i czasem urodynamika.
- Sam zabieg trwa zwykle 30-60 minut, a pobyt w szpitalu najczęściej 1-2 dni.
- Po operacji pełny efekt ocenia się dopiero po 3-6 miesiącach, bo tkanki muszą się zagoić i ustabilizować.
- W rekonwalescencji ważne są ograniczenie dźwigania, unikanie zaparć i cierpliwe wracanie do aktywności.
- Najczęstszy błąd to oczekiwanie, że jedna operacja rozwiąże każdy typ nietrzymania moczu bez dobrej diagnostyki.
Czym jest podcewkowa taśma i kiedy ma sens
Ja zaczynam od jednego rozróżnienia: taśma podcewkowa służy do leczenia wysiłkowego nietrzymania moczu. To oznacza, że problem pojawia się przy zwiększeniu ciśnienia w brzuchu, na przykład podczas kaszlu, śmiechu, skoku, szybkiego marszu albo podnoszenia ciężaru. W takich sytuacjach cewka moczowa nie dostaje wystarczającego podparcia i dochodzi do wycieku.
Metoda jest najczęściej stosowana u kobiet. U mężczyzn mechanizm dolegliwości bywa inny, więc kwalifikacja i wybór zabiegu wyglądają odmiennie. Sama taśma jest wykonana z materiału syntetycznego, zwykle polipropylenu, i po wgojeniu tworzy trwałe podparcie dla środkowego odcinka cewki moczowej.
Nie jest to leczenie na każdy rodzaj nietrzymania moczu. Jeśli dominują nagłe parcia, częstomocz albo epizody związane raczej z nadreaktywnym pęcherzem, sama taśma nie rozwiąże problemu. Właśnie dlatego sens zabiegu zależy od mechanizmu objawów, a nie tylko od samego faktu popuszczania moczu.
- Największy sens ma przy dobrze potwierdzonym wysiłkowym nietrzymaniu moczu.
- Bywa rozważana, gdy ćwiczenia mięśni dna miednicy i fizjoterapia dały zbyt mały efekt.
- Nie jest pierwszym wyborem, gdy obraz choroby jest niejasny albo mieszany.
Żeby ocenić, czy to naprawdę ten mechanizm, trzeba przejść przez dokładną diagnostykę. I to właśnie ona zwykle decyduje, czy operacja ma realną szansę pomóc.
Jak potwierdza się rozpoznanie przed kwalifikacją
W diagnostyce nie szuka się wyłącznie samego wycieku, ale jego przyczyny. Ja zwykle zaczynam od wywiadu: kiedy dochodzi do popuszczania, jak często, przy jakich czynnościach i czy dołączają do tego parcia naglące, pieczenie, ból, częstomocz albo nawracające zakażenia. Potem dochodzi badanie fizykalne, ocena dna miednicy i test kaszlowy z wypełnionym pęcherzem.
W praktyce bardzo pomagają też badania proste, ale użyteczne: ogólne badanie moczu, czasem posiew, ocena zalegania po mikcji i dzienniczek mikcji prowadzony zwykle przez 2-3 dni. Taki zapis pokazuje, ile pacjentka pije, jak często oddaje mocz i w jakich sytuacjach pojawia się wyciek. To daje obraz codziennego funkcjonowania, a nie tylko pojedynczej wizyty w gabinecie.
Urodynamika nie jest potrzebna każdej pacjentce. Przy typowym, dobrze opisanym wysiłkowym nietrzymaniu moczu nie wykonuje się jej rutynowo, ale staje się ważna, gdy rozpoznanie jest niejasne, objawy są mieszane albo wynik badania może zmienić wybór metody leczenia. Ja traktuję ją jako badanie, które ma sens wtedy, gdy rzeczywiście coś doprecyzowuje.
Jeśli obraz kliniczny jest prosty, diagnostyka bywa krótka. Jeśli jednak objawy są złożone, lepiej poświęcić więcej czasu na rozpoznanie niż później tłumaczyć się z nietrafionego leczenia. To naturalnie prowadzi do kolejnego pytania, czyli jak wygląda sama kwalifikacja do zabiegu.
Jak wygląda kwalifikacja do zabiegu i przygotowanie
Kwalifikacja do operacji nie powinna być formalnością. Trzeba ocenić, czy objawy są na tyle utrwalone i uciążliwe, że zabieg ma większy sens niż dalsze leczenie zachowawcze. W grę wchodzi też stan ogólny pacjentki, wcześniejsze operacje w miednicy, obecność obniżenia narządów, a nawet tak przyziemne sprawy jak skłonność do zaparć.
Przed zabiegiem lekarz zwykle chce mieć jasność co do przyjmowanych leków, zwłaszcza tych, które wpływają na krzepnięcie, a także wykluczyć aktywną infekcję układu moczowego. Warto też omówić plany dotyczące ciąży, wcześniejsze porody i to, czy dolegliwości mają charakter czysto wysiłkowy, czy jednak mieszany. To nie są detale, tylko elementy, które realnie wpływają na wybór postępowania.
- Jeśli objawy są łagodne, sens ma jeszcze intensywniejsza fizjoterapia i trening mięśni dna miednicy.
- Jeśli dominuje parcie naglące, trzeba najpierw uporządkować ten komponent.
- Jeśli obraz jest typowy, rozbudowana diagnostyka nie zawsze wnosi coś dodatkowego.
- Jeśli objawy są mieszane albo po wcześniejszym zabiegu, kwalifikacja wymaga większej ostrożności.
Na tym etapie dobrze jest też porozmawiać o realistycznym celu leczenia. Chodzi nie tylko o poprawę wyników badań, ale przede wszystkim o wygodniejsze codzienne funkcjonowanie. Dopiero wtedy można sensownie przejść do samej operacji.
Jak przebiega sam zabieg
Zabieg wykonuje się zwykle w znieczuleniu ogólnym albo przewodowym, a całość trwa przeciętnie 30-60 minut. Chirurg wprowadza syntetyczną taśmę pod środkowy odcinek cewki moczowej przez niewielkie nacięcie w przedniej ścianie pochwy i dwa małe wejścia w okolicy pachwinowej. W metodzie TOT prowadzenie taśmy odbywa się przez otwór zasłonowy, czyli anatomiczny prześwit w obrębie miednicy.
Najważniejsze jest to, że taśma nie służy do uszczelniania pęcherza, tylko do podparcia cewki. Po wgojeniu tworzy stabilny ruszt, który ma zapobiegać wysiłkowemu wyciekowi moczu. Taśma nie jest przyszywana na sztywno. Z czasem tkanki ją otaczają i utrwalają jej pozycję.
Zwykle pobyt w szpitalu trwa 1-2 dni. To nadal operacja, ale z perspektywy pacjentki często jest to zabieg małoinwazyjny, bo nacięcia są niewielkie, a powrót do codziennych czynności bywa stosunkowo szybki. Mimo to nie wolno traktować go jak drobnej procedury ambulatoryjnej, bo bezpieczeństwo zależy od techniki, doświadczenia zespołu i późniejszej kontroli.
Po samym zabiegu zaczyna się etap, który dla efektu końcowego jest równie ważny jak sama operacja, czyli rozsądna rekonwalescencja.
Jak wygląda rekonwalescencja i kiedy widać efekt
Po operacji najczęściej wraca się do domu szybko, ale pierwsze tygodnie trzeba traktować ostrożnie. Przez 2-3 dni zaleca się odpoczynek i unikanie wysiłku, a dźwiganie ciężarów powyżej 2-3 kg zwykle odkłada się na około 6 tygodni. Pełniejszy powrót do pracy fizycznej, sportu czy intensywnych ćwiczeń następuje zazwyczaj po 6-8 tygodniach.
| Okres | Co zwykle jest normalne | Czego lepiej unikać |
|---|---|---|
| 0-3 dni | Odpoczynek, lekki dyskomfort, czasem częstsze parcie | Wysiłku, dźwigania, forsowania się |
| Do 6 tygodni | Stopniowe gojenie tkanek | Ciężarów, basenu, sauny, tamponów, intensywnego parcia przy stolcu |
| 6-8 tygodni | Powrót do większej aktywności | Wrócić do sportu bez zgody lekarza i bez kontroli |
| 3-6 miesięcy | Ostateczna ocena efektu leczenia | Zakładać ocenę wyników po kilku dniach |
W pierwszych dniach może pojawić się lekkie pieczenie przy oddawaniu moczu albo uczucie częstszego parcia. To bywa przejściowe. Niepokój powinny wzbudzić natomiast ból narastający zamiast słabnącego, gorączka, krwawienie, trudność w oddaniu moczu, nieprzyjemny zapach wydzieliny z pochwy albo uczucie ciała obcego. W takich sytuacjach nie warto czekać do planowej kontroli.
Ja mocno podkreślam jedną rzecz: pełny efekt nie pojawia się natychmiast. Tkanki muszą się zagoić, a taśma ustabilizować. Zbyt szybka ocena po operacji często prowadzi do fałszywych wniosków i niepotrzebnego stresu. Skoro rekonwalescencja wymaga cierpliwości, warto też uczciwie porównać tę metodę z innymi opcjami.
Jakie są ryzyka i kiedy rozważyć inną metodę
Każdy zabieg operacyjny niesie ryzyko i tu nie ma sensu obiecywać pełnego bezpieczeństwa. Najczęstsze problemy po taśmie to ból w pachwinie, przejściowe trudności z oddawaniem moczu, zakażenie rany lub pęcherza, a rzadziej uszkodzenie pęcherza, cewki moczowej, krwawienie czy powikłania zakrzepowo-zatorowe. Trzeba też pamiętać, że efekt może być bardzo dobry, ale nie jest gwarantowany na zawsze.
W porównaniu z drogą załonową TOT zwykle wiąże się z mniejszym ryzykiem uszkodzenia pęcherza i trudności w opróżnianiu pęcherza, ale częściej daje ból w pachwinie i po wewnętrznej stronie uda. TVT może być dobrym rozwiązaniem w innych układach anatomicznych, lecz ma inny profil powikłań. Dlatego nie pytam, która metoda jest „lepsza”, tylko która jest lepsza dla konkretnej pacjentki.
| Metoda | Kiedy rozważyć | Najważniejsze zalety | Ograniczenia |
|---|---|---|---|
| TOT | Klasyczne wysiłkowe nietrzymanie moczu, gdy zależy na małoinwazyjnej operacji | Mniejsze ryzyko perforacji pęcherza, zwykle szybsza mobilizacja | Ból pachwiny, czasem dyskomfort w obrębie uda |
| TVT | Gdy anatomicznie lub klinicznie lepiej pasuje droga załonowa | Silne podparcie cewki | Większe ryzyko problemów z opróżnianiem pęcherza i urazu pęcherza |
| Leczenie zachowawcze | Łagodne objawy, początek choroby, preferencja unikania operacji | Brak zabiegu, można je łączyć z rehabilitacją | Przy utrwalonych objawach bywa niewystarczające |
| Wstrzyknięcia okołocewkowe | Gdy potrzebne jest mniej inwazyjne, ale zwykle mniej trwałe rozwiązanie | Mniejsza ingerencja chirurgiczna | Często słabszy i krótszy efekt |
Jeśli lekarz mówi, że trzeba najpierw uporządkować parcie naglące, zaleganie moczu albo infekcję, to nie jest odwlekanie leczenia. To poprawna kolejność. Właśnie na tym polega dobra diagnostyka przed zabiegiem, a nie na szybkim przejściu do operacji bez pełnego obrazu problemu.
Co warto sprawdzić z lekarzem przed decyzją
Przed zgodą na zabieg zadałbym trzy konkretne pytania: czy rozpoznanie jest na pewno czysto wysiłkowe, czy leczenie zachowawcze zostało rzeczywiście wyczerpane i jakiego efektu można realnie oczekiwać po 3-6 miesiącach. Warto też ustalić, kto prowadzi kontrolę po operacji i co zrobić, jeśli pojawi się trudność z oddawaniem moczu albo nawrót objawów.
- Jeśli planujesz ciążę, omów to przed zabiegiem.
- Jeśli masz skłonność do zaparć, potraktuj je serio, bo silne parcie utrudnia gojenie.
- Jeśli objawy są mieszane, nie oczekuj, że jedna taśma rozwiąże każdy problem z pęcherzem.
- Jeśli boisz się operacji, poproś o porównanie alternatyw, a nie tylko samej metody TOT.
W dobrze prowadzonej diagnostyce i rozsądnej kwalifikacji ten zabieg bywa bardzo praktycznym rozwiązaniem. Najlepsze efekty widzę wtedy, gdy decyzja nie jest impulsem, tylko wynikiem spokojnego dopasowania metody do objawów i stylu życia. To właśnie taki porządek daje największą szansę na trwałą poprawę.