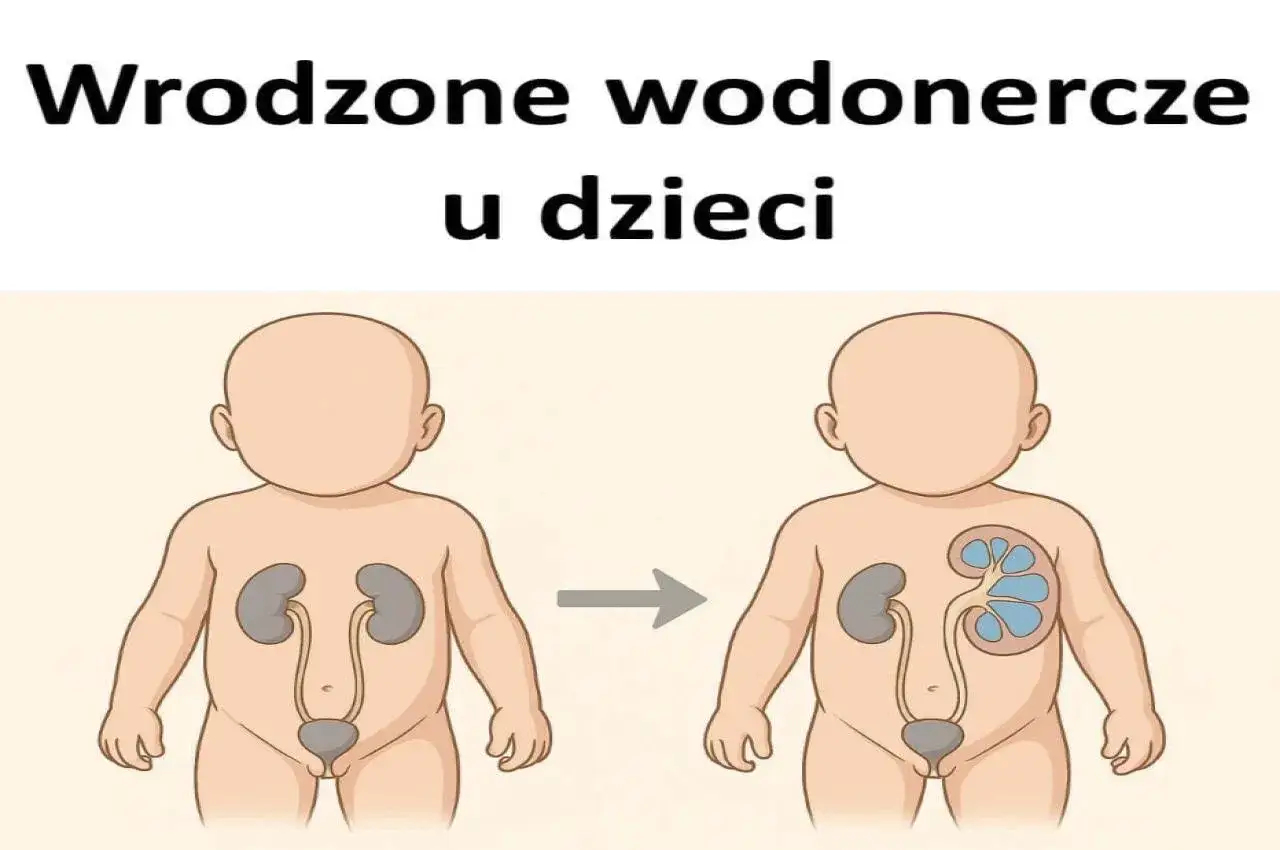
Wodonercze u noworodka to rozpoznanie, które wymaga spokoju, ale nie może zostać zignorowane. Najczęściej chodzi o poszerzenie układu zbiorczego nerki spowodowane przejściowym utrudnieniem odpływu moczu albo wadą anatomiczną, którą trzeba spokojnie potwierdzić lub wykluczyć. Poniżej wyjaśniam, co zwykle oznacza taki wynik, jak wygląda diagnostyka po porodzie, kiedy wystarcza obserwacja, a kiedy trzeba działać szybciej.
Najważniejsze informacje, które warto znać od razu
- Poszerzenie miedniczki nerkowej u noworodka bardzo często bywa przejściowe i nie oznacza od razu poważnej choroby.
- Najważniejsze jest to, czy zmiana dotyczy jednej nerki, obu nerek, oraz czy widać też moczowody i pęcherz.
- Badanie USG po porodzie zwykle wykonuje się po pierwszych 48 godzinach życia, bo wcześniej obraz może być zbyt optymistyczny.
- W części przypadków potrzebne są dodatkowe badania, najczęściej cystouretrografia mikcyjna albo renografia diuretyczna.
- Nie każde dziecko dostaje antybiotyk profilaktyczny, a operacja jest potrzebna tylko w wybranych sytuacjach.
- Gorączka, słabe oddawanie moczu, wymioty lub wyraźne pogorszenie stanu dziecka wymagają pilnego kontaktu z lekarzem.
Co oznacza poszerzenie układu moczowego u noworodka
W praktyce najpierw widzimy wynik USG, a dopiero potem trzeba ustalić, czy chodzi o fizjologiczne, przejściowe poszerzenie, czy o rzeczywistą przeszkodę w odpływie moczu. Sam opis badania nie jest jeszcze pełną diagnozą - mówi nam, że nerka jest bardziej wypełniona moczem niż zwykle, ale nie przesądza, dlaczego tak się dzieje.
Według zaleceń EAU poszerzenie układu moczowego wykrywa się prenatalnie u około 1-2% ciąż, a spora część takich zmian ustępuje samoistnie. To ważne, bo rodzice często słyszą słowo brzmiące groźnie, a w rzeczywistości chodzi o sytuację, która wymaga przede wszystkim uporządkowanej kontroli.
Najprościej myślę o tym tak: problem może dotyczyć samej miedniczki nerkowej, moczowodu, połączenia z pęcherzem albo odpływu moczu z pęcherza z powrotem do nerek. Od tego, gdzie leży przyczyna, zależy dalszy plan. I właśnie dlatego kolejny krok po rozpoznaniu nie powinien być przypadkowy.
Właśnie ten etap rozróżnienia decyduje, czy zmiana jest tylko obserwowana, czy wymaga szerszej diagnostyki po porodzie.
Dlaczego to się pojawia i kiedy zmiana jest niegroźna
Najczęstsze przyczyny są bardzo różne, ale w praktyce najważniejsze są cztery scenariusze. Pierwszy to przejściowe poszerzenie, które pojawia się jeszcze w życiu płodowym i później stopniowo się cofa. Drugi to zwężenie na poziomie połączenia miedniczkowo-moczowodowego, czyli miejsce, w którym mocz z nerki przechodzi do moczowodu. Trzeci to odpływ pęcherzowo-moczowodowy, a czwarty - przeszkoda niżej, w obrębie pęcherza lub cewki moczowej.
- Przejściowe poszerzenie - często łagodne, jednostronne i bez dodatkowych nieprawidłowości w pęcherzu.
- Zwężenie połączenia miedniczkowo-moczowodowego - jedna z najczęstszych przyczyn utrzymującego się wodonercza.
- Odpływ pęcherzowo-moczowodowy - mocz cofa się z pęcherza do moczowodu i nerki, co zwiększa ryzyko infekcji.
- Przeszkoda podpęcherzowa - bardziej niepokojąca, zwłaszcza u chłopców, bo może utrudniać odpływ z obu nerek.
- Inne wady układu moczowego - na przykład ureterocele, poszerzenie moczowodu albo podwojenie układu zbiorczego.
Z mojego punktu widzenia największe znaczenie ma to, czy poszerzenie jest izolowane, czy towarzyszą mu inne nieprawidłowości. Jeśli w USG widać tylko niewielkie poszerzenie miedniczki, bez poszerzenia moczowodu, bez nieprawidłowego pęcherza i przy prawidłowym płynie owodniowym, szansa na spontaniczne ustąpienie jest duża. W EAU i w praktyce klinicznej takie przypadki często prowadzi się zachowawczo.
Im bardziej złożony obraz, tym większa potrzeba doprecyzowania przyczyny. To prowadzi wprost do pytania, jakie badania są naprawdę potrzebne po narodzinach.
Jak wygląda diagnostyka po urodzeniu
Po porodzie standardem jest USG nerek i pęcherza, ale nie zawsze od razu w pierwszej dobie. Po pierwsze, noworodki przez około 48 godzin mają fizjologicznie mniejszą produkcję moczu i odwodnienie przejściowe, więc zbyt wczesny obraz może zaniżyć skalę problemu. Po drugie, w cięższych sytuacjach - na przykład przy obustronnym poszerzeniu, pojedynczej nerce lub małowodziu - badanie wykonuje się szybciej.
W USG ocenia się nie tylko wielkość miedniczki. Lekarz patrzy też na kielichy nerkowe, grubość miąższu, moczowody, ścianę pęcherza i ilość moczu zalegającego po mikcji. To ważne, bo sama miedniczka nie daje pełnego obrazu ryzyka.
Jeśli potrzebne są kolejne badania, najczęściej wchodzą w grę dwa kierunki:
| Badanie | Po co się je robi | Kiedy zwykle jest rozważane |
|---|---|---|
| USG nerek i pęcherza | Ocena wielkości miedniczki, moczowodów, pęcherza i miąższu nerki | Po 48 godzinach życia, a wcześniej tylko w sytuacjach pilnych |
| VCUG, czyli cystouretrografia mikcyjna | Sprawdzenie, czy występuje odpływ pęcherzowo-moczowodowy albo przeszkoda w dolnych drogach moczowych | Gdy są czynniki ryzyka, nawracające ZUM, poszerzenie moczowodu, nieprawidłowy pęcherz lub obustronna zmiana u chłopca |
| Renografia diuretyczna | Ocena drożności odpływu i funkcji nerki | Zwykle po 4.-6. tygodniu życia, jeśli obraz budzi podejrzenie istotnej przeszkody |
EAU podaje też wyraźnie, że nie ma jednego badania, które zawsze i bezbłędnie odróżnia przeszkodę od poszerzenia nieobturacyjnego. Dlatego diagnostyka jest stopniowana, a nie wykonywana „na raz” wszystkim dzieciom. W praktyce to oszczędza dziecku niepotrzebnych procedur, a jednocześnie nie opóźnia rozpoznania przypadków istotnych.
Skoro wiadomo już, jak rozpoznanie się potwierdza, warto przejść do najważniejszego pytania rodziców: czy trzeba od razu leczyć, czy można spokojnie obserwować.
Kiedy wystarczy obserwacja, a kiedy potrzebne jest leczenie
Nie każde poszerzenie wymaga leków, a już na pewno nie każde kończy się operacją. Najczęściej pierwszym leczeniem jest dobrze zaplanowana kontrola, bo wiele łagodnych przypadków ustępuje samoistnie. NHS podaje, że antenatalna hydronefroza bardzo często poprawia się sama jeszcze w ciąży albo po porodzie.
Z mojego punktu widzenia najczęstszy błąd po rozpoznaniu polega na tym, że rodzice zakładają od razu najgorszy scenariusz. Tymczasem rozstrzygające są: obraz USG, objawy, wyniki badań moczu, ewentualne infekcje i to, czy nerka zachowuje prawidłową funkcję.
| Sytuacja | Najczęstsze postępowanie | Co to zwykle oznacza w praktyce |
|---|---|---|
| Łagodne, izolowane poszerzenie jednej nerki | Obserwacja i kontrolne USG | Duża szansa na samoistne cofnięcie się zmiany |
| Poszerzenie z podejrzeniem odpływu lub zakażeń | Dodatkowa diagnostyka, czasem profilaktyka antybiotykowa | Ryzyko ZUM jest wyższe, więc plan trzeba dopasować indywidualnie |
| Obraz sugerujący istotną przeszkodę odpływu | Konsultacja urologa dziecięcego, renografia, decyzja o leczeniu zabiegowym | Operacja rozważa się wtedy, gdy nerka jest zagrożona albo odpływ jest wyraźnie upośledzony |
| Zmiana obustronna, pojedyncza nerka lub nieprawidłowy pęcherz | Szybsza i szersza diagnostyka | To sytuacje bardziej pilne, bo ryzyko uszkodzenia nerek jest większe |
Warto też pamiętać o antybiotykach. Profilaktyka nie jest automatyczna u każdego dziecka. Według zaleceń EAU nie zaleca się rutynowo ciągłej antybiotykoterapii profilaktycznej w bezobjawowej przeszkodzie połączenia miedniczkowo-moczowodowego. To nie znaczy, że antybiotyków nie stosuje się nigdy - po prostu decyzja zależy od ryzyka zakażeń i obrazu całego układu moczowego.
Jeśli leczenie zabiegowe staje się potrzebne, zwykle wynika to z utrwalonej przeszkody, pogarszającej się funkcji nerki, nawracających infekcji albo narastającego poszerzenia mimo obserwacji. Wtedy celem nie jest „leczyć obraz USG”, tylko chronić nerkę przed trwałym uszkodzeniem.
To prowadzi do kolejnego, bardzo praktycznego tematu: jakie objawy powinny skłonić rodziców do szybkiej reakcji, nawet jeśli wcześniejszy wynik wydawał się łagodny.
Objawy alarmowe, których nie wolno czekać
Większość dzieci z izolowanym poszerzeniem nie daje żadnych objawów od razu po urodzeniu. Problem zaczyna się wtedy, gdy dołącza się zakażenie, znaczna przeszkoda w odpływie moczu albo obustronne zajęcie nerek. U noworodka sygnały bywają mało spektakularne, dlatego rodzice muszą patrzeć szerzej niż tylko na sam wygląd dziecka.
- Gorączka lub stan podgorączkowy bez jasnej przyczyny.
- Słabe oddawanie moczu albo wyraźnie mniej mokrych pieluch niż zwykle.
- Wymioty, apatia, słabe jedzenie i ogólne „wyciszenie” dziecka.
- Napięty, powiększony brzuch lub wyczuwalny dyskomfort przy dotyku.
- Nieprawidłowy strumień moczu, przerwy w oddawaniu moczu albo wyraźne parcie.
- Krew w moczu lub podejrzenie bólu przy mikcji, jeśli dziecko jest już nieco starsze.
Jeśli dziecko ma poszerzenie obu nerek, jedną nerkę lub nieprawidłowo wyglądający pęcherz, czekanie „do kolejnej kontroli” nie jest dobrym pomysłem. W takich sytuacjach szybka ocena pediatryczna lub urologiczna ma większą wartość niż obserwacja w domu.
Im szybciej rodzic wychwyci zmianę zachowania, tym mniejsze ryzyko, że infekcja albo przeszkoda w odpływie zostaną zauważone z opóźnieniem. A to dobrze prowadzi do ostatniej, praktycznej części: jak przejść pierwsze tygodnie bez chaosu i nadmiaru stresu.
Co warto zapamiętać na pierwsze tygodnie opieki
Najbardziej pomaga prosty plan. Po pierwsze, trzeba pilnować terminów kontroli USG, bo nawet łagodne zmiany wymagają sprawdzenia, czy się cofają. Po drugie, warto zapisać sobie, czy lekarz opisał zmianę jako izolowaną, czy towarzyszy jej poszerzenie moczowodu, nieprawidłowy pęcherz albo obustronny charakter. Po trzecie, dobrze jest dopytać, czy dziecko ma być tylko obserwowane, czy potrzebuje też konsultacji nefrologicznej albo urologicznej.
- Zapisuj daty badań, nazwy rozpoznań i zalecenia z wypisu.
- Notuj liczbę mokrych pieluch i epizody gorączki lub wymiotów.
- Nie pomijaj kontroli tylko dlatego, że dziecko wygląda dobrze.
- Jeśli zalecono antybiotyk, dopytaj, jaki jest jego cel i jak długo ma być podawany.
- Jeśli coś z opisu USG jest niejasne, poproś o wyjaśnienie, czy chodzi o ryzyko przeszkody, czy o zmianę, która może ustąpić.
W praktyce przy wodonerczu u noworodka najwięcej daje spokojna, uporządkowana obserwacja połączona z terminową diagnostyką, a nie pochopne zakładanie najgorszego scenariusza. Gdy patrzy się na cały obraz - USG, objawy, infekcje i funkcję nerek - łatwiej odróżnić zmianę przejściową od takiej, która naprawdę wymaga leczenia.
Jeśli na wyniku USG pojawił się niejasny opis, najrozsądniej jest oprzeć się na pełnej ocenie układu moczowego, a nie na samym słowie z rozpoznania. To właśnie taki uporządkowany plan zwykle najlepiej chroni nerki w pierwszych miesiącach życia.