Najważniejsze informacje o leczeniu dużych kamieni nerkowych
- PCNL najczęściej wybiera się przy kamieniach większych niż 2 cm, złogach odlewowych i kamieniach złożonych.
- Zabieg polega na wejściu do nerki przez niewielkie wkłucie w okolicy lędźwiowej i usunięciu złogu pod kontrolą obrazu.
- W praktyce pobyt w szpitalu trwa zwykle 1–3 dni, a powrót do pełnej sprawności najczęściej 2–4 tygodnie.
- Najważniejsze ryzyka to krwawienie, zakażenie, sepsa i pozostawienie fragmentów kamienia.
- Przed zabiegiem trzeba ocenić anatomię nerki w tomografii i wyleczyć ewentualne zakażenie układu moczowego.
- Po zabiegu liczy się nie tylko usunięcie złogu, ale też profilaktyka nawrotów kamicy.
Kiedy PCNL ma większy sens niż inne metody
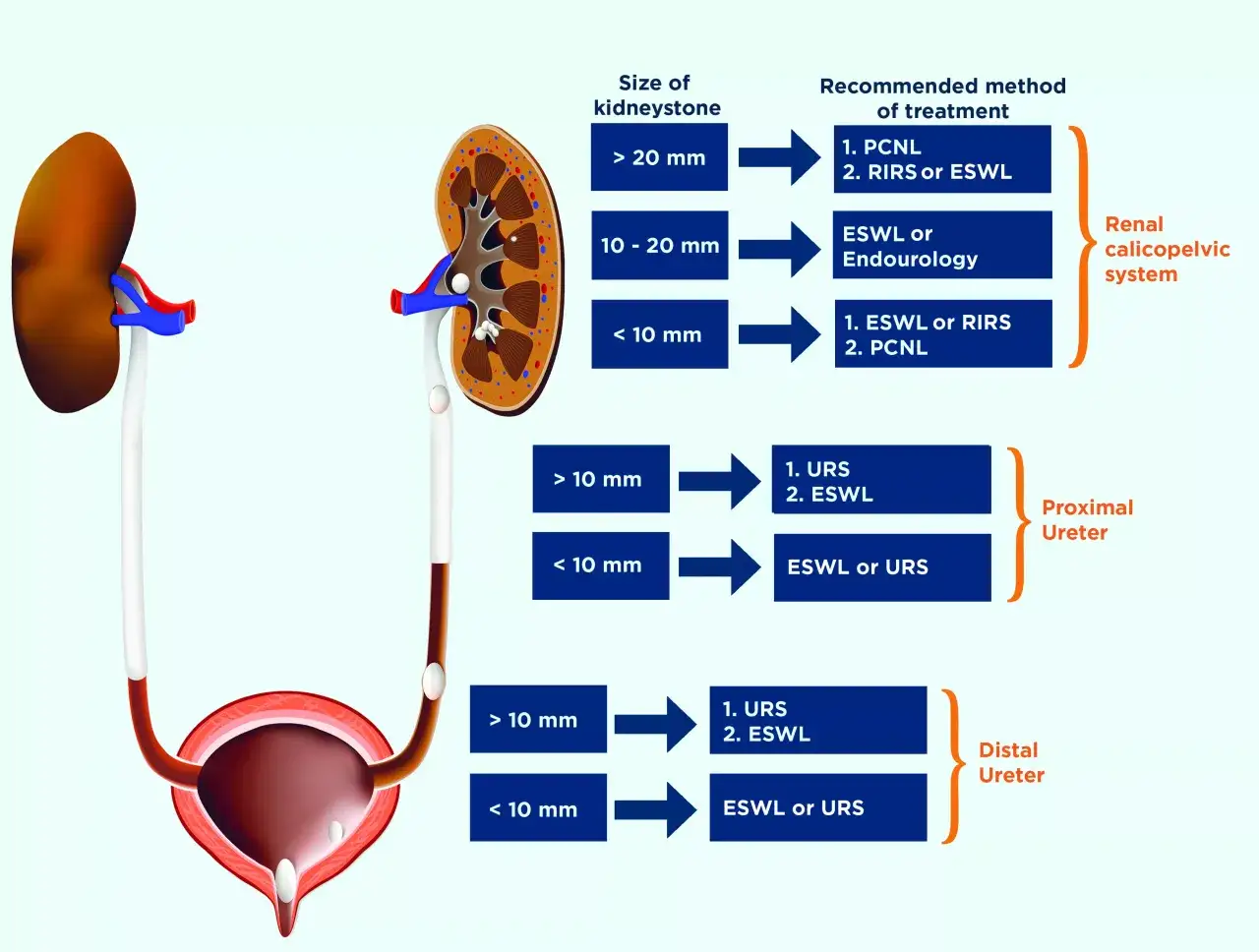
Najprościej ujmując, przezskórna nefrolitotrypsja polega na dotarciu do nerki przez niewielkie wkłucie w okolicy lędźwiowej, rozkruszeniu złogu i usunięciu jego fragmentów. W praktyce traktuję ją jako metodę dla kamieni zbyt dużych, zbyt twardych albo zbyt złożonych, by liczyć na dobry efekt po samej fali uderzeniowej lub standardowej ureteroskopii. Według zaleceń EAU to leczenie pierwszego wyboru przy kamieniach nerkowych powyżej 2 cm, a szczególnie przy złogach odlewowych i wielomiejscowych.
Warto zapamiętać prostą zasadę: im większy i bardziej skomplikowany kamień, tym częściej PCNL daje najlepszy bilans skuteczności do ryzyka. Przy mniejszych złogach zwykle wystarczają metody mniej inwazyjne, a decyzję zawsze trzeba oprzeć nie tylko na rozmiarze, ale też na lokalizacji, twardości kamienia, budowie układu kielichowo-miedniczkowego i obecności infekcji. To prowadzi prosto do porównania z innymi opcjami leczenia.
Jak PCNL wypada na tle innych metod
| Metoda | Kiedy najczęściej | Co przemawia za nią | Ograniczenia |
|---|---|---|---|
| PCNL | Kamienie >2 cm, odlewowe, złożone, trudne złogi w dolnym kielichu | Wysoka skuteczność w dużych kamieniach, często możliwość usunięcia złogu w jednym etapie | Bardziej inwazyjna, większe ryzyko krwawienia, zwykle pobyt w szpitalu 1–3 dni |
| RIRS / ureteroskopia elastyczna | Mniejsze i średnie kamienie, gdy trzeba ominąć nakłucie nerki | Brak nacięcia w okolicy lędźwiowej, zwykle łagodniejsza rekonwalescencja | Przy dużych kamieniach częściej wymaga kilku etapów i stentu |
| ESWL | Kamienie do ok. 20 mm, jeśli lokalizacja i twardość są sprzyjające | Najmniej inwazyjna, bez wejścia do nerki | Skuteczność spada wraz z wielkością i twardością kamienia, szczególnie w dolnym kielichu |
Jeśli PCNL nie wchodzi w grę, endourolog zwykle rozważa ureteroskopię elastyczną albo falę uderzeniową, ale przy większych złogach trzeba uczciwie powiedzieć pacjentowi, że szansa na kolejną sesję rośnie. Przy kamieniach powyżej 2 cm i w dolnym kielichu to właśnie szczegóły anatomiczne często przesądzają o wyborze leczenia. Dzięki temu łatwiej zrozumieć, dlaczego ten sam kamień u jednej osoby leczy się endoskopowo, a u innej od razu przezskórnie.
Jak przebiega zabieg krok po kroku
W praktyce PCNL nie jest jednym prostym ruchem, tylko zaplanowanym ciągiem działań. Zabieg trwa zwykle 1–3 godziny, a w niektórych ośrodkach wykonuje się go w znieczuleniu ogólnym, czasem podpajęczynówkowym. W zależności od anatomii i preferencji zespołu pacjent leży na brzuchu albo na plecach, a cały dostęp do nerki prowadzi się pod kontrolą RTG lub USG.
Co dzieje się przed wejściem do nerki
- Pacjent dostaje antybiotyk przed zabiegiem, po sprawdzeniu alergii.
- Zespół jeszcze raz potwierdza obrazowanie i plan dostępu do kamienia.
- Często zakłada się cewnik do pęcherza, a czasem także cewnik moczowodowy, żeby lepiej uwidocznić układ zbiorczy.
Jak usuwa się kamień
- Przez niewielkie nakłucie w okolicy lędźwiowej wprowadza się igłę do nerki.
- Następnie kanał poszerza się specjalnymi dilatorami albo balonem.
- Przez tak utworzony tor wprowadza się nefroskop, czyli kamerę roboczą do wnętrza nerki.
- Złóg kruszy się laserem, ultradźwiękami lub litoklastem, a fragmenty usuwa kleszczykami albo ssaniem.
Przy mniejszych narzędziach, czyli w mini-PCNL i ultra-mini-PCNL, częściej uzyskuje się efekt „pylenia” kamienia na drobne cząstki, które mogą przejść samoistnie. Z jednej strony daje to mniej krwawienia, z drugiej bywa nieco dłuższe. To dobry przykład kompromisu, który w urologii ma realne znaczenie: mniej inwazyjne nie zawsze znaczy szybciej, ale często znaczy łagodniej dla nerki.
Przeczytaj również: Kolka nerkowa - Jak odróżnić ją od bólu pleców i co robić?
Co zostaje po zabiegu
- W części przypadków zostaje nefrostomia, czyli czasowa rurka odprowadzająca mocz z nerki.
- U niektórych pacjentów zakłada się też stent moczowodowy, czyli cienką rurkę między nerką a pęcherzem.
- W prostszych, niepowikłanych sytuacjach możliwy jest wariant tubeless, bez nefrostomii, a czasem nawet bez stentu.
- Przed wypisem wykonuje się kontrolne RTG albo tomografię, żeby sprawdzić, czy nerka jest oczyszczona z fragmentów kamienia.
Ten etap dobrze pokazuje, że PCNL jest metodą skuteczną, ale technicznie zależną od doświadczenia zespołu i jakości obrazowania. Właśnie dlatego tak duże znaczenie ma przygotowanie przedoperacyjne, które zwykle decyduje o bezpieczeństwie całego leczenia.
Jak przygotować się do zabiegu
Przed PCNL nie liczy się tylko sam kamień. Z mojego punktu widzenia najważniejsze są trzy rzeczy: czy jest zakażenie, jak wygląda anatomia nerki i jakie leki bierze pacjent. Tomografia komputerowa jest tu kluczowa, bo pozwala ocenić nie tylko wielkość złogu, ale też przebieg układu kielichowo-miedniczkowego i otoczenie nerki. Jeśli infekcja i zastój moczu współistnieją, najpierw trzeba zwykle wykonać drenaż na kilka dni, a dopiero potem planować usunięcie kamienia.- Wykonuje się badanie moczu, a często też posiew, żeby wykluczyć lub wyleczyć zakażenie.
- Zleca się badania krwi, w tym morfologię, funkcję nerek i parametry krzepnięcia.
- Trzeba omówić wszystkie leki przeciwkrzepliwe i przeciwpłytkowe, zwłaszcza jeśli pacjent przyjmuje warfarynę, apiksaban, rywaroksaban, klopidogrel albo aspirynę.
- W dniu zabiegu obowiązują zasady bycia na czczo według zaleceń anestezjologa.
- Nie wolno samodzielnie odstawiać leków ani zmieniać ich dawkowania bez ustaleń z lekarzem.
W praktyce dobrze przygotowany pacjent to taki, u którego zespół ma już odpowiedź na pytania o zakażenie, krzepliwość, anatomię i plan ewentualnego dalszego etapu leczenia. To właśnie tutaj najczęściej rozstrzyga się, czy wszystko da się zamknąć w jednej procedurze, czy trzeba zostawić sobie margines na drugi krok.
Jakie ryzyka i powikłania trzeba brać pod uwagę
Najczęstszy błąd polega na myśleniu, że duży kamień oznacza prostą operację „na chwilę”. PCNL rzeczywiście bardzo dobrze usuwa duże złogi, ale jest zabiegiem, przy którym trzeba uczciwie omówić krwawienie, zakażenie i możliwość pozostawienia fragmentów kamienia. Kamień bywa siedliskiem bakterii nawet wtedy, gdy przed operacją posiew moczu wygląda dobrze, dlatego ryzyko infekcji po zabiegu jest realne.
- Krwawienie - po PCNL drobny krwiomocz jest spodziewany, ale czasem dochodzi do krwawienia wymagającego przetoczenia lub embolizacji, czyli radiologicznego zamknięcia naczynia.
- Zakażenie i sepsa - to jedno z najważniejszych powikłań, bo nawet dobrze leczony pacjent może po zabiegu gorączkować.
- Resztkowe fragmenty - czasem konieczne jest dokończenie leczenia w drugim etapie lub inną metodą.
- Uszkodzenie sąsiednich narządów - rzadkie, ale możliwe, zwłaszcza przy trudnej anatomii.
W materiałach pacjenckich BAUS podaje się orientacyjnie, że resztkowe złogi mogą wymagać dalszego leczenia w zakresie od 1 na 5 do 1 na 20 przypadków, sepsa występuje rzadziej, ale nadal w praktycznie istotnym zakresie, a uszkodzenie narządów sąsiednich szacuje się około 1%. Ryzyko rośnie, gdy kamień jest odlewowy, pacjent ma aktywne zakażenie, wcześniej miał operacje w tej okolicy albo przyjmuje leki wpływające na krzepnięcie. Właśnie dlatego dobry plan przed zabiegiem jest równie ważny jak sam zabieg.
Jak wygląda rekonwalescencja po wyjściu ze szpitala
Po PCNL pacjent najczęściej zostaje w szpitalu 1–3 dni, choć w wybranych, prostych przypadkach możliwy jest krótszy pobyt. Jeśli pozostawiono nefrostomię, może pojawić się wyciek moczu z miejsca wkłucia, zwykle przez 24–48 godzin. To nie jest automatycznie objaw powikłania, o ile ilość wydzieliny stopniowo się zmniejsza i zespół prowadzący uzna sytuację za prawidłową.
- Przez pierwsze 24–48 godzin zwykle zaleca się wyraźnie zwiększoną ilość płynów.
- Pełny powrót do formy trwa najczęściej 2–4 tygodnie.
- Do pracy fizycznej często nie wraca się szybciej niż po około 10 dniach, a czasem później.
- Jeśli pojawi się gorączka, silny ból okolicy nerki, trudność w oddawaniu moczu albo narastające krwawienie, trzeba pilnie skontaktować się z urologiem lub lekarzem rodzinnym.
Jeżeli po zabiegu pozostawiono stent, można spodziewać się częstszych parć na mocz, dyskomfortu w podbrzuszu albo uczucia „ciągnięcia” podczas mikcji. To częste, ale nie powinno być bagatelizowane, jeśli objawy narastają. Dobrze prowadzona rekonwalescencja to nie tylko odpoczynek, ale też szybka reakcja na objawy, które nie pasują do typowego przebiegu gojenia.
Co warto ustalić, zanim leczenie kamicy zostanie zamknięte
PCNL usuwa aktualny problem, ale nie usuwa skłonności do tworzenia kamieni. Dlatego po zabiegu zawsze patrzę szerzej: czy znamy skład złogu, czy trzeba zaplanować kontrolne obrazowanie i czy pacjent powinien dostać pełniejszą ocenę metaboliczną. To szczególnie ważne przy kamicy nawrotowej, kamieniach mnogich i historii wcześniejszych epizodów kolki nerkowej.
- Zapytaj, czy fragmenty kamienia zostaną przekazane do analizy składu.
- Ustal, kiedy i jak będzie wykonana kontrola obrazowa po zabiegu.
- Sprawdź, czy potrzebne są dodatkowe badania w kierunku przyczyny kamicy, zwłaszcza jeśli kamienie nawracają.
- Poproś o jasny plan profilaktyki: płyny, dieta, ewentualne leczenie farmakologiczne i terminy kontroli.
W praktyce najlepszy wynik daje leczenie potraktowane jako proces, a nie jednorazowa procedura. Przezskórna nefrolitotrypsja dobrze radzi sobie z dużymi i złożonymi złogami, ale ostateczny sukces zależy też od kontroli infekcji, odpowiedniego przygotowania i zapobiegania nawrotom. Jeśli te elementy są poukładane, pacjent naprawdę zyskuje coś więcej niż samo usunięcie kamienia: większą szansę na dłuższy spokój z kamicą nerkową.