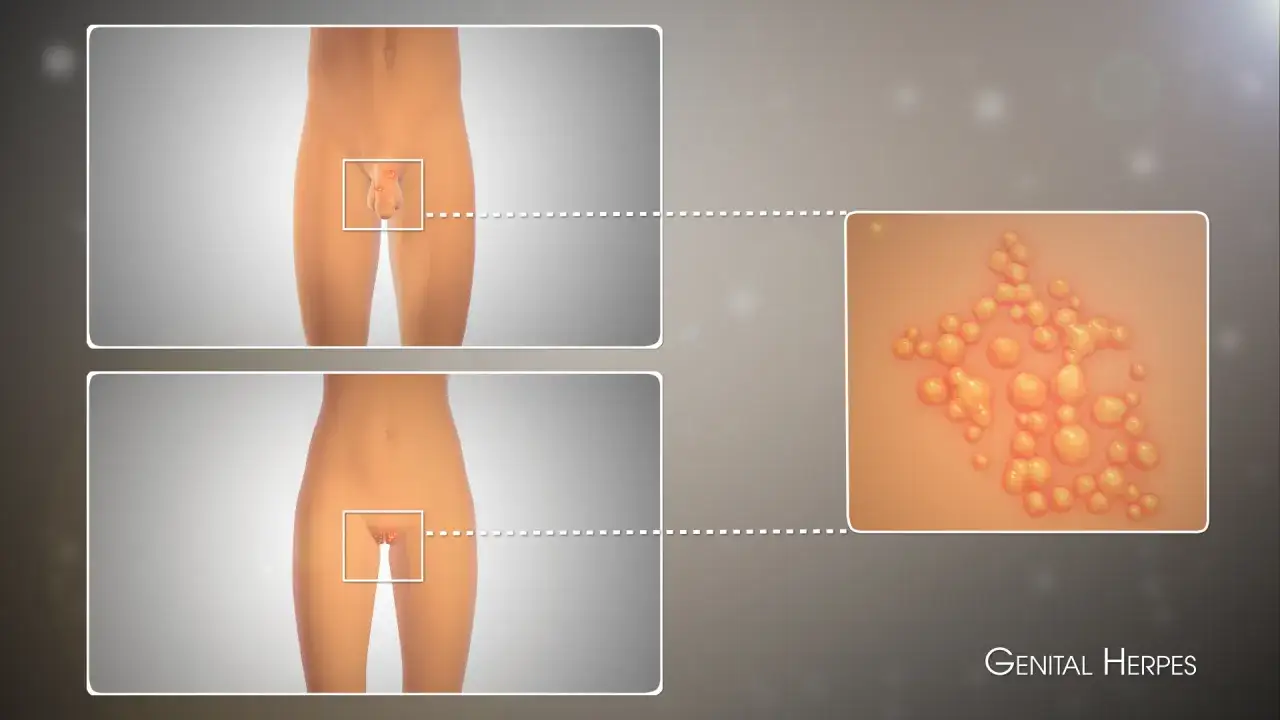
Najważniejsze fakty, które pomogą szybko ocenić sytuację
- Zakażenie HSV może dawać bolesne pęcherzyki, nadżerki, pieczenie i ból przy oddawaniu moczu, ale bywa też skąpoobjawowe.
- Do transmisji dochodzi nie tylko przy penetracji, lecz także przez kontakt skóra do skóry, seks oralny i kontakt z miejscami nieosłoniętymi przez prezerwatywę.
- Najlepsze potwierdzenie daje wymaz pobrany ze świeżej zmiany, a nie rutynowy test z krwi u osoby bez objawów.
- Leki przeciwwirusowe skracają i łagodzą rzut choroby, ale nie usuwają wirusa z organizmu.
- Prezerwatywy zmniejszają ryzyko, lecz nie dają pełnej ochrony.
- W ciąży, przy problemach z oddawaniem moczu, gorączce lub rozległych zmianach potrzebna jest szybka konsultacja.
Skąd bierze się zakażenie i dlaczego potrafi wracać
Patrząc na ten temat z perspektywy gabinetu, zawsze zaczynam od prostego wyjaśnienia: chodzi o zakażenie wirusem opryszczki pospolitej, najczęściej HSV-2, ale także HSV-1. Pierwszy typ kojarzy się zwykle z opryszczką wargową, jednak może przenieść się do okolicy intymnej podczas seksu oralnego. Drugi typ jest częstszą przyczyną zmian w narządach płciowych i to on częściej daje nawroty.
Do zakażenia nie musi dojść wyłącznie podczas stosunku z penetracją. Wirus przenosi się przez bliski kontakt skóry i błon śluzowych, także wtedy, gdy nie ma widocznych zmian. To ważne, bo wiele osób zakłada, że brak pęcherzyków u partnera oznacza pełne bezpieczeństwo. Niestety tak nie jest - HSV może być aktywny bez objawów, czyli w tzw. bezobjawowym wydalaniu wirusa.
| Typ wirusa | Co zwykle powoduje | Co warto zapamiętać |
|---|---|---|
| HSV-1 | Najczęściej zmiany wokół ust, ale może też wywołać zakażenie genitalne. | Do przeniesienia na okolice intymne dochodzi zwłaszcza przez seks oralny. |
| HSV-2 | Najczęściej zakażenie okolicy genitalnej. | Częściej powoduje nawroty i może być przenoszony nawet bez widocznych objawów. |
Po pierwszym zakażeniu wirus nie znika z organizmu, tylko zostaje w uśpieniu i może się okresowo uaktywniać. W praktyce oznacza to nawroty, które bywają krótsze i łagodniejsze niż pierwszy epizod. Właśnie dlatego tak ważne jest nie tylko rozpoznanie samej infekcji, ale też zrozumienie, co ją może wyzwalać i jak zachować się przy pierwszych sygnałach. Do objawów przejdę za chwilę, bo to zwykle one decydują, czy ktoś zgłosi się do lekarza w odpowiednim momencie.
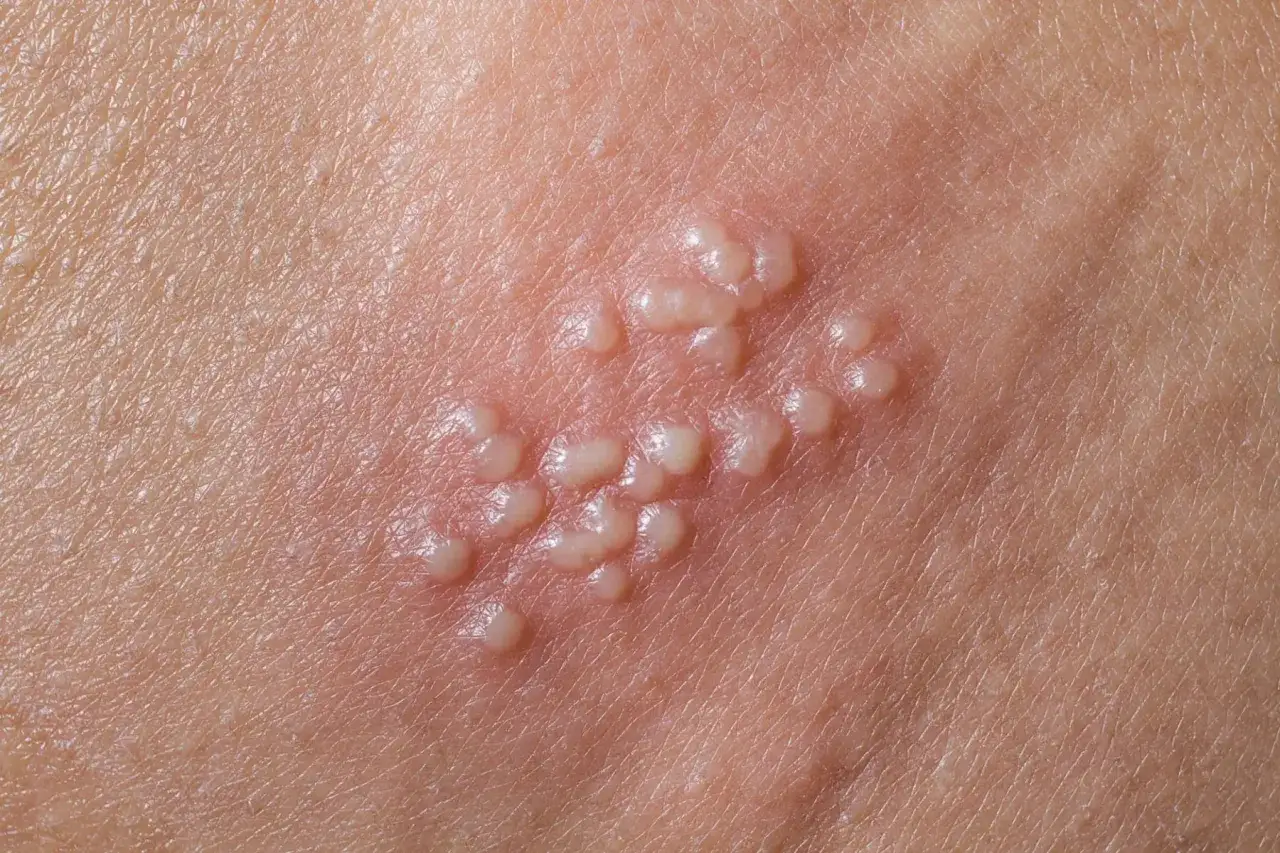
Jak wyglądają objawy, które najczęściej budzą niepokój
Najbardziej typowy obraz to najpierw mrowienie, pieczenie albo swędzenie, a dopiero potem bolesne pęcherzyki lub nadżerki. Czasem zmiany zaczynają się od czerwonych grudek, które pękają i przechodzą w owrzodzenia. W praktyce to właśnie ból i pieczenie są tym, co najczęściej odróżnia HSV od zwykłego podrażnienia po goleniu czy otarcia.
Pierwszy epizod bywa wyraźniejszy niż kolejne. Może pojawić się gorączka, złe samopoczucie, ból głowy, obrzęk węzłów chłonnych i ból przy mikcji. U części osób dolegliwości są na tyle nasilone, że chodzenie, siedzenie czy oddawanie moczu stają się wyraźnie trudniejsze. To właśnie wtedy wiele osób myli infekcję z zakażeniem układu moczowego, choć przyczyną jest zmiana skórno-śluzówkowa.
| Cecha | Pierwszy epizod | Nawrót |
|---|---|---|
| Początek | Zwykle 2-12 dni po kontakcie, czasem później zauważony. | Najczęściej poprzedzony mrowieniem, pieczeniem lub swędzeniem. |
| Nasilenie | Często mocniejsze, z gorączką, bólem głowy i powiększonymi węzłami chłonnymi. | Zwykle łagodniejsze, ale nadal mogą być bolesne. |
| Czas trwania | Około 2-4 tygodnie. | Zazwyczaj krótszy niż pierwszy rzut. |
| Wygląd zmian | Grudki, pęcherzyki, owrzodzenia, czasem rozleglejsze nadżerki. | Mniejsze ogniska, ale podobna lokalizacja i podobny mechanizm bólu. |
Ja zwracam uwagę na jeden praktyczny szczegół: jeśli ktoś ma ból przy oddawaniu moczu, ale równocześnie widzi pęcherzyki, ranki albo nadżerki, to nie myślę już tylko o klasycznym ZUM. Wtedy trzeba obejrzeć zmianę, a nie zgadywać na podstawie samego pieczenia. To prowadzi wprost do diagnostyki, bo przy HSV czas ma znaczenie.
Jak potwierdza się rozpoznanie
Rozpoznanie nie zawsze jest trudne, ale wymaga odpowiedniego momentu. Jeśli zmiana jest świeża i lekarz widzi pęcherzyki, nadżerki albo owrzodzenia, często może podejrzewać zakażenie od razu. Najlepszy materiał diagnostyczny daje wymaz pobrany z aktywnej zmiany, zanim zdąży zaschnąć i zacząć się goić.
To istotne, bo sucha, gojąca się ranka daje mniejszą szansę na trafny wynik. Z tego samego powodu rutynowe testy z krwi nie są dobrym badaniem przesiewowym dla osób bez objawów - mogą wprowadzać w błąd i nie odpowiadają na najważniejsze pytanie, czyli czy dana zmiana jest właśnie teraz związana z HSV. W praktyce badanie z krwi bywa pomocne tylko w wybranych sytuacjach, na przykład gdy ktoś miał kontakt z osobą zakażoną albo ma objawy, ale nie ma już świeżej zmiany do pobrania wymazu.
- Jeśli są świeże pęcherzyki lub owrzodzenia, wymaz ma największą wartość diagnostyczną.
- Jeśli zmiana jest sucha, wynik może być mniej czuły.
- Jeśli obraz kliniczny jest niejednoznaczny, lekarz może równocześnie wykluczać inne STI, w tym kiłę.
- Jeśli nie ma objawów, rutynowe badanie przesiewowe zwykle nie jest zalecane.
W Polsce taką ocenę może przeprowadzić lekarz rodzinny, ginekolog, urolog albo dermatolog-wenerolog, ale najlepiej kierować się tym, gdzie najszybciej obejrzy się świeżą zmianę. Właśnie dlatego nie odkładałbym wizyty na czas, kiedy wszystko już prawie się zagoi. Im wcześniej pobrany wymaz, tym więcej konkretu daje diagnostyka, a to z kolei ułatwia sensowne leczenie.
Leczenie, które naprawdę skraca rzut choroby
Tu trzeba powiedzieć rzecz wprost: nie ma leczenia, które usuwa wirusa z organizmu. Są jednak leki przeciwwirusowe, które potrafią wyraźnie skrócić czas trwania rzutu, zmniejszyć ból i ograniczyć nasilenie objawów. Najczęściej stosuje się acyklowir, walacyklowir albo famcyklowir. Działają najlepiej wtedy, gdy zostaną włączone bardzo wcześnie, najlepiej w ciągu 24-48 godzin od początku dolegliwości.
Przy pierwszym epizodzie leczenie bywa ważniejsze niż przy nawrotach, bo objawy mogą być mocniejsze i dłuższe. U osób z częstymi lub wyjątkowo bolesnymi nawrotami lekarz czasem rozważa leczenie supresyjne, czyli codzienne przyjmowanie leku przez dłuższy czas. Taki schemat może zmniejszyć liczbę nawrotów i obniżyć ryzyko przeniesienia zakażenia na partnera. To nie jest rozwiązanie dla każdego, ale u części pacjentów robi realną różnicę.
- Największy efekt daje szybkie wdrożenie leczenia po pojawieniu się pierwszych objawów.
- Leki przeciwwirusowe skracają i łagodzą rzut, ale nie leczą przyczyny definitywnie.
- Przy częstych nawrotach można rozważyć leczenie codzienne.
- Na ból pomagają proste środki przeciwbólowe, a czasem miejscowe znieczulenie zalecone przez lekarza.
- Pomocne bywa też moczenie okolicy w ciepłej wodzie przez około 20 minut bez mydła oraz luźna bielizna.
W praktyce nie lubię obiecywać cudów. Leki nie zlikwidują wirusa, ale potrafią wyraźnie poprawić komfort, zwłaszcza gdy ktoś reaguje szybko i nie czeka, aż zmiany same się rozwiną. To samo dotyczy dalszego postępowania, bo przy HSV równie ważne jak tabletka jest to, jak zachowujesz się przez kilka następnych dni. I właśnie to omówię teraz.
Jak ograniczyć nawroty i zmniejszyć ryzyko zakażenia partnera
Największą różnicę robią rzeczy banalne, ale konsekwentnie stosowane. Jeśli zaczyna się mrowienie, pieczenie albo swędzenie, lepiej wstrzymać współżycie do czasu ustąpienia objawów. Wirus jest najbardziej zakaźny wtedy, gdy są pęcherzyki lub owrzodzenia, ale może być przenoszony również wtedy, gdy zmiany nie są widoczne. Prezerwatywa zmniejsza ryzyko, ale nie chroni w 100 procentach, bo nie osłania całej okolicy, na której może być aktywny wirus.
Warto też unikać dzielenia się gadżetami erotycznymi bez dokładnego umycia i bez nowej prezerwatywy przy każdym użyciu. To detal, który pacjenci często pomijają, a przecież kontakt śluzówkowy w takim scenariuszu nadal ma znaczenie. U części osób nawroty częściej pojawiają się wtedy, gdy organizm jest osłabiony, przy stresie, podczas miesiączki albo przy tarciu i podrażnieniu skóry. Nie zawsze da się to całkiem wyeliminować, ale można ograniczyć wyraźne prowokatory.
- Rozpoznawaj sygnał ostrzegawczy, czyli mrowienie, pieczenie lub swędzenie.
- Nie uprawiaj seksu w czasie objawów i bezpośrednio przed ich wyciszeniem.
- Używaj prezerwatywy, ale traktuj ją jako zmniejszenie ryzyka, nie pełną osłonę.
- Nie używaj wspólnie niezabezpieczonych akcesoriów erotycznych.
- Jeśli nawroty pojawiają się często, porozmawiaj o leczeniu długoterminowym.
W tej sekcji zawsze przypominam jeszcze jedną rzecz: rozmowa z partnerem nie jest dodatkiem, tylko częścią postępowania. Ukrywanie problemu zwiększa chaos, a nie bezpieczeństwo. Gdy temat jest nazwany wprost, łatwiej ustalić sensowne zasady i wrócić do normalnego życia seksualnego bez ciągłego napięcia. Są jednak sytuacje, w których sama higiena i cierpliwość nie wystarczą - i właśnie od nich trzeba umieć odróżnić zwykły, łagodny przebieg zakażenia.
Kiedy nie czekać z wizytą, nawet jeśli objawy są łagodne
Najbardziej praktyczna zasada brzmi: jeśli objawy są świeże, nietypowe albo bolesne, lepiej zgłosić się szybko niż obserwować je przez kilka dni. Szczególną ostrożność zachowuję wtedy, gdy pojawia się problem z oddawaniem moczu, wysoka gorączka, bardzo silny ból albo rozległe zmiany. U osób z obniżoną odpornością przebieg bywa cięższy i bardziej przewlekły.
W ciąży sprawa jest jeszcze ważniejsza. Jeśli kobieta ma objawy sugerujące zakażenie HSV, powinna poinformować lekarza prowadzącego jak najszybciej, zwłaszcza jeśli to pierwszy epizod albo infekcja pojawiła się późno w ciąży. Ryzyko dla noworodka jest największe wtedy, gdy zakażenie zostało nabyte niedługo przed porodem. To nie znaczy, że trzeba panikować, ale trzeba działać bez zwłoki i ustalić plan postępowania.
- Nie możesz swobodnie oddawać moczu albo ból jest wyraźnie narastający.
- Masz gorączkę, dreszcze lub bardzo złe samopoczucie.
- Zmiany szybko się rozszerzają, są bardzo bolesne albo obejmują dużą powierzchnię.
- Jesteś w ciąży, szczególnie pod koniec ciąży lub przy pierwszym epizodzie.
- Masz obniżoną odporność, leczenie onkologiczne albo HIV.
- Pojawiają się zmiany w okolicy oczu lub silny ból poza typową lokalizacją.