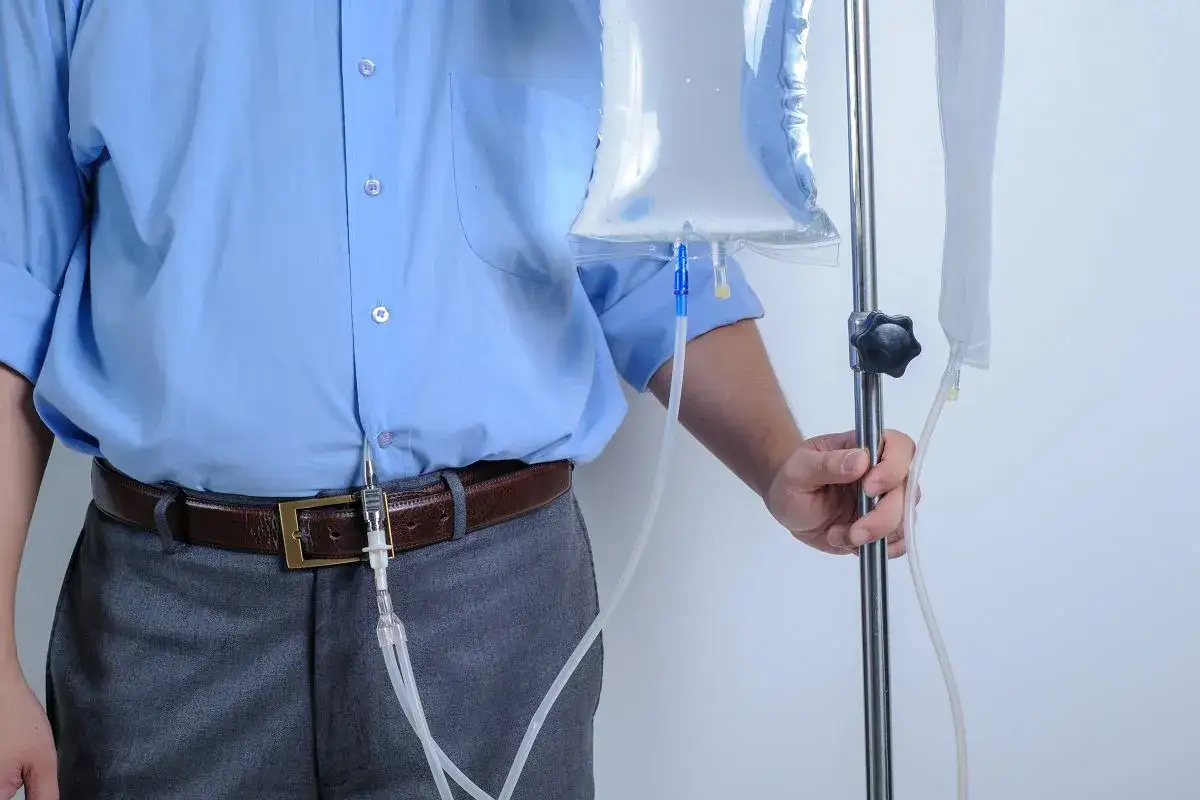
Dializa otrzewnowa jest jedną z najważniejszych opcji leczenia nerkozastępczego, gdy nerki przestają oczyszczać organizm wystarczająco skutecznie. W praktyce pacjent najczęściej chce wiedzieć nie tyle, jak brzmi definicja, ile jak taki tryb wygląda na co dzień, kiedy się go rozważa, jakie daje korzyści i z czym trzeba się liczyć po drodze. Poniżej rozkładam to na proste elementy: przygotowanie, przebieg wymian, różnice względem hemodializy, najczęstsze ograniczenia i sygnały alarmowe.
Najważniejsze fakty, które warto znać przed decyzją o leczeniu domowym
- Metoda wykorzystuje otrzewną jako naturalną błonę filtrującą, więc oczyszczanie odbywa się wewnątrz organizmu.
- Przed startem potrzebny jest cewnik założony chirurgicznie, a pełne użycie zwykle zaczyna się po okresie gojenia.
- Wyróżnia się tryb ręczny w ciągu dnia i tryb automatyczny, prowadzony najczęściej nocą.
- Najpoważniejszym ryzykiem są zakażenia, dlatego technika aseptyczna ma tu duże znaczenie praktyczne.
- To rozwiązanie daje większą samodzielność, ale wymaga dyscypliny, szkolenia i regularnej kontroli.
Jak działa leczenie otrzewnowe i komu zwykle je proponuję
Ja patrzę na tę metodę przede wszystkim jako na sposób wykorzystania naturalnej błony wyściełającej jamę brzuszną. Do brzucha podaje się płyn dializacyjny, a przez otrzewną przechodzą do niego toksyny mocznicowe i nadmiar wody. Taki proces nie zastępuje wszystkich funkcji zdrowych nerek, ale przejmuje ich najważniejszą część: oczyszczanie krwi i kontrolę płynów.
Najczęściej rozważa się ją u osób z zaawansowaną niewydolnością nerek, które potrzebują stałego leczenia nerkozastępczego. Z tej opcji szczególnie korzystają pacjenci, którzy chcą prowadzić terapię w domu, cenią większą samodzielność albo mają trudności z częstymi dojazdami do stacji dializ. Nie każda sytuacja się jednak nadaje: znaczenie ma stan jamy brzusznej, zdolność do utrzymania aseptyki, sprawność manualna i realne wsparcie w domu.
W praktyce myślę o tej metodzie jak o terapii, która ma wejść w codzienność pacjenta możliwie łagodnie, ale nie ma prawa być prowadzona „na wyczucie”. Skoro wiadomo już, po co ona istnieje, pora zobaczyć, jak wygląda od strony technicznej.
Jak przygotowuje się do terapii i zakłada cewnik
Cewnik jest potrzebny od początku
Przed startem chirurg zakłada miękki cewnik do jamy brzusznej. To niewielki zabieg, ale od niego zależy komfort całej późniejszej terapii. Sam cewnik pozostaje na miejscu na stałe, a pierwsze pełne wymiany zwykle rozpoczyna się dopiero po okresie gojenia. W praktyce daje się tkankom około 10-20 dni, czasem nieco dłużej, zanim obciążenie będzie pełne.
To ważny moment, bo nawet najlepiej dobrany płyn nie pomoże, jeśli miejsce wejścia cewnika będzie źle się goić albo pacjent od początku będzie obchodził się z nim niedbale. Z mojego punktu widzenia właśnie tu zaczyna się bezpieczeństwo całej terapii.
Szkolenie ma większe znaczenie niż sam sprzęt
Po założeniu cewnika pacjent nie powinien od razu działać sam. Potrzebne jest szkolenie: jak myć ręce, jak rozłączać zestaw, jak ogrzewać płyn, jak rozpoznawać niepokojące objawy i co robić, gdy coś pójdzie nie tak. To nie jest nadmiar formalności. Tu nawet drobny błąd higieniczny może zakończyć się zakażeniem.
W dobrze prowadzonej edukacji pacjent ćwiczy procedurę tak długo, aż staje się ona powtarzalna. Dopiero wtedy terapia domowa ma sens. Właśnie dlatego nie patrzę na nią jak na „samodzielność za wszelką cenę”, tylko jak na współpracę z zespołem nefrologicznym.
W domu trzeba przygotować prostą, czystą przestrzeń
Do bezpiecznego prowadzenia leczenia wystarczy zwykle spokojne, suche i dobrze oświetlone miejsce. Trzeba mieć gdzie przechowywać worki z płynem, materiały jednorazowe i środki do dezynfekcji. Przydaje się też plan dnia, bo codzienny rytm wymian nie powinien zależeć od przypadku.
Jeśli pacjent ma w rodzinie kogoś, kto pomaga przy organizacji, to jest to realne wsparcie. Jeśli nie ma takiej osoby, tym bardziej trzeba dopilnować szkolenia i prostych procedur domowych. Kolejny krok to już sam rytm wymian, który najbardziej wpływa na codzienność chorego.
Jak przebiega jedna wymiana i czym różni się tryb dzienny od nocnego
Według NIDDK jedna ręczna wymiana trwa zwykle około 30-40 minut, a płyn pozostaje w jamie brzusznej przez 4-6 godzin lub dłużej. To właśnie ten czas zalegania decyduje o skuteczności procesu: im lepiej dobrany, tym sprawniej usuwane są toksyny i nadmiar wody.
- Pacjent przygotowuje czyste miejsce i dezynfekuje ręce.
- Odpływający płyn jest najpierw usuwany z jamy brzusznej.
- Następnie podaje się świeży roztwór dializacyjny.
- Płyn pozostaje w brzuchu przez ustalony czas, czyli okres kontaktu z otrzewną.
- Po zakończeniu czasu zalegania roztwór jest ponownie odprowadzany.
W tym procesie działa też ultrafiltracja, czyli usuwanie nadmiaru wody z organizmu. To nie jest detal techniczny, tylko jeden z głównych celów terapii. Skład płynu, zwłaszcza zawartość glukozy, wpływa na to, ile wody zostanie odciągnięte z krwi do roztworu.
Tryb ręczny daje dużą elastyczność w ciągu dnia
W manualnym wariancie pacjent wykonuje zwykle kilka wymian na dobę, najczęściej co najmniej cztery. Nie wymaga to maszyny, ale wymaga rytmu i konsekwencji. Zaletą jest to, że można robić przerwy między wymianami i w ich trakcie funkcjonować normalnie, czytać, rozmawiać albo oglądać telewizję.
Ten wariant bywa wygodny dla osób, które chcą mieć pełną kontrolę nad godzinami zabiegów i nie chcą wiązać się z urządzeniem nocą. Minusem jest jednak to, że wymaga kilku powtarzalnych czynności w ciągu dnia i większej samodyscypliny.
Tryb automatyczny przenosi leczenie na noc
Wariant automatyczny działa z użyciem cyklera, czyli aparatu, który sam napełnia i opróżnia jamę brzuszną. Zazwyczaj wykonuje od trzech do pięciu cykli w nocy, podczas snu. Dla wielu osób to duży plus, bo dzień pozostaje wolny od większości czynności technicznych.
Ta wygoda ma jednak swoją cenę: trzeba zaakceptować maszynę przy łóżku, plan nocny i większą zależność od sprzętu. Jeśli ktoś dobrze śpi i lubi przewidywalny rytm dnia, ten model bywa naprawdę praktyczny. Jeśli natomiast ktoś źle znosi urządzenia lub częste przebudzenia, lepszy może być tryb ręczny.
To właśnie różnica między tymi dwoma sposobami najczęściej prowadzi do porównania z klasyczną hemodializą, więc przechodzę do tego wprost.
Czym różni się od hemodializy w praktyce
Obie metody służą temu samemu celowi: mają usuwać toksyny i nadmiar płynu, kiedy nerki już sobie z tym nie radzą. Różnią się jednak organizacją dnia, miejscem prowadzenia terapii i rodzajem dostępu do organizmu. W praktyce to właśnie te różnice decydują, która opcja będzie lepiej pasować do życia pacjenta.
| Aspekt | Leczenie otrzewnowe | Hemodializa |
|---|---|---|
| Miejsce terapii | Najczęściej dom | Stacja dializ lub ośrodek medyczny |
| Rytm | Codziennie, ręcznie lub nocą na cyklerze | Zwykle kilka razy w tygodniu |
| Dostęp | Cewnik w jamie brzusznej | Przetoka tętniczo-żylna lub cewnik naczyniowy |
| Organizacja dnia | Większa niezależność, ale więcej odpowiedzialności własnej | Mniej czynności domowych, ale regularne dojazdy |
| Najczęstsze trudności | Zakażenia, przepuklina, pilnowanie aseptyki | Spadki ciśnienia, problemy z dostępem naczyniowym |
| Dla kogo bywa wygodniejsza | Dla osób chcących leczenia domowego i elastyczności | Dla osób, które wolą stałą opiekę w ośrodku |
NIDDK podkreśla, że żadna z tych metod nie zastępuje w pełni pracy zdrowych nerek, ale obie pomagają pacjentom czuć się lepiej i funkcjonować dłużej. Dla mnie najważniejsze jest jednak co innego: nie szukać „lepszej” metody w oderwaniu od życia, tylko znaleźć taką, którą da się prowadzić bez ciągłego zderzania się z codziennością.
Po takim zestawieniu zwykle pada kolejne pytanie: co człowiek zyskuje, a co realnie oddaje, wybierając leczenie domowe?
Jakie są korzyści i ograniczenia, o których lepiej wiedzieć wcześniej
Najmocniejszą stroną tej terapii jest niezależność. Pacjent nie musi kilka razy w tygodniu dojeżdżać do stacji dializ, a rytm leczenia można dopasować do pracy, rodziny i snu. Dla wielu osób ważne jest też to, że usuwanie płynów bywa łagodniejsze, więc organizm nie dostaje tak gwałtownych wahań, jak przy niektórych schematach hemodializy.
- Korzyści praktyczne: więcej kontroli nad planem dnia, leczenie w domu, mniejsza liczba dojazdów, możliwość dopasowania trybu do aktywności.
- Korzyści fizjologiczne: bardziej równomierne oczyszczanie organizmu i zwykle łagodniejsze usuwanie wody.
- Ograniczenia: codzienna odpowiedzialność za higienę, konieczność przestrzegania procedur i pilnowania zapasów materiałów.
- Ryzyka: zakażenie, przepuklina, przyrost masy ciała związany z glukozą w płynie oraz dolegliwości związane z ciśnieniem w jamie brzusznej.
Plan żywieniowy bywa przy tym nieco mniej restrykcyjny niż przy hemodializie, ale to nie znaczy, że dieta przestaje mieć znaczenie. Nadal trzeba uważać na białko, sód, fosfor i potas, a u części chorych również na kaloryczność, bo płyn dializacyjny może dostarczać dodatkowej energii. To właśnie taki szczegół często umyka na początku, a później robi różnicę.
Ograniczeniem bywa też sama anatomia. Po kilku rozległych operacjach brzusznych, przy aktywnych problemach zapalnych w jamie brzusznej albo przy trudnościach z wykonywaniem procedur zespół nefrologiczny może szukać innego rozwiązania. Dlatego kwalifikacja nigdy nie powinna opierać się wyłącznie na preferencji pacjenta. Musi uwzględniać realne warunki, a nie tylko wygodę w teorii.
Praktyczne zalety są ważne, ale w tej terapii decydujące bywają powikłania, bo to one najczęściej wymuszają zmianę planu.
Po czym poznać powikłania i kiedy kontaktować się pilnie z zespołem
Najpoważniejszym problemem pozostaje zakażenie, zwłaszcza zapalenie otrzewnej. To stan, którego nie wolno przeczekiwać. Ja traktuję go jako sytuację, w której szybka reakcja ma większe znaczenie niż samokontrola w domu. Im wcześniej pacjent zgłosi objawy, tym większa szansa na skuteczne leczenie i uniknięcie cięższych następstw.
Przeczytaj również: Polip na nerce - Co naprawdę oznacza ten wynik i jak go leczyć?
Objawy, które powinny skłonić do kontaktu tego samego dnia
- mętny, zmieniony lub nieprzyjemnie wyglądający płyn odpływający;
- ból brzucha, tkliwość lub narastające uczucie napięcia;
- gorączka albo dreszcze;
- zaczerwienienie, sączenie, obrzęk lub bolesność przy ujściu cewnika;
- wyciek płynu, wyraźny obrzęk brzucha albo uwypuklenie w pachwinie, które może sugerować przepuklinę;
- nudności, wymioty lub duszność, jeśli pojawiają się nagle i bez jasnej przyczyny.
Do innych możliwych problemów należą przepuklina, niedostateczne usuwanie płynu, wzrost masy ciała i podrażnienie skóry wokół cewnika. Zwykle nie rozwijają się one z dnia na dzień, ale właśnie dlatego pacjent powinien obserwować nie tylko samopoczucie, lecz także wygląd miejsca wyjścia cewnika i charakter odpływającego płynu. Taka uważność naprawdę pomaga.
Im lepiej pacjent rozumie te sygnały, tym spokojniej może funkcjonować na co dzień i tym sensowniej przygotować rozmowę z nefrologiem.
Co ustalić z nefrologiem, żeby start był naprawdę bezpieczny
Najlepsze decyzje w tym obszarze zapadają wtedy, gdy pacjent nie pyta ogólnie „czy to się nada”, tylko rozmawia o konkretach. Ja zawsze zachęcam, żeby przed startem ustalić kilka praktycznych rzeczy, bo to one później decydują o komforcie i bezpieczeństwie.
- Czy wcześniejsze operacje brzuszne, przepukliny albo choroby jelit mogą utrudnić kwalifikację.
- Który wariant będzie lepszy: ręczny w ciągu dnia czy automatyczny nocą.
- Ile potrwa szkolenie i kto pokaże, jak postępować krok po kroku.
- Jak często będą kontrole, badania krwi i ocena skuteczności leczenia.
- Jak wygląda procedura kontaktu w razie mętnego płynu, bólu brzucha albo gorączki.
- Gdzie przechowywać materiały i jak zorganizować zapas worków oraz środków higienicznych.
Warto też ustalić plan awaryjny: co robić przy braku prądu, podróży, infekcji ogólnej albo problemie z cewnikiem. Taki plan nie brzmi efektownie, ale w praktyce bardzo zmniejsza chaos w trudniejszym dniu. Jeśli pacjent dobrze znosi leczenie domowe, ta metoda często daje więcej samodzielności niż klasyczna stacja dializ, ale tylko wtedy, gdy od początku jest prowadzona porządnie: z dobrą kwalifikacją, solidnym szkoleniem i szybkim reagowaniem na infekcje. Właśnie dlatego największą różnicę robi nie sam sprzęt, lecz konsekwentna współpraca z zespołem nefrologicznym.