Dializa to leczenie, które przejmuje część pracy nerek, gdy organ przestaje skutecznie usuwać toksyny, nadmiar wody i zaburzenia elektrolitowe. Dla wielu osób odpowiedź na pytanie dializa co to jest prosta: to forma leczenia podtrzymującego życie, ale dopiero praktyka pokazuje, jak duże znaczenie mają różnice między hemodializą, dializą otrzewnową i przeszczepem nerki. W tym artykule wyjaśniam, na czym polega zabieg, kiedy zwykle się go rozpoczyna i na co trzeba uważać po starcie leczenia.
Najważniejsze jest to, że dializa zastępuje nerki tylko częściowo
- Usuwa z krwi toksyny i nadmiar płynów, ale nie leczy przyczyny niewydolności nerek.
- Najczęściej stosuje się hemodializę w stacji dializ albo dializę otrzewnową w domu.
- Hemodializa zwykle odbywa się 3 razy w tygodniu po około 4 godziny.
- Dializa otrzewnowa wymaga regularnych wymian płynu lub pracy aparatu w nocy.
- O rozpoczęciu leczenia decydują objawy, wyniki badań i nefrolog, a nie pojedynczy wynik.
Czym jest dializa w praktyce
Najprościej tłumaczę to tak: dializa to leczenie nerkozastępcze, które ma usuwać z organizmu to, czego chore nerki nie są już w stanie usunąć same. Chodzi przede wszystkim o produkty przemiany materii, nadmiar wody oraz część zaburzeń w gospodarce sodu, potasu i wapnia. W dobrze prowadzonym leczeniu pacjent zwykle oddycha łatwiej, ma mniej obrzęków i odzyskuje trochę sił, ale trzeba jasno powiedzieć jedno: dializa nie naprawia nerek i nie jest ich pełnym zamiennikiem.
Mechanizm jest dość prosty, choć samo wykonanie już nie. W tle działają procesy takie jak dyfuzja, czyli przechodzenie małych cząsteczek z miejsca o większym stężeniu do miejsca o mniejszym stężeniu, oraz ultrafiltracja, czyli odciąganie nadmiaru wody przez różnicę ciśnień. W praktyce oznacza to oczyszczanie krwi przez specjalną błonę półprzepuszczalną, która przepuszcza tylko wybrane substancje. Taki mechanizm bywa potrzebny zarówno w schyłkowej niewydolności nerek, jak i czasem w ciężkich zatruciach. Żeby lepiej zrozumieć, dlaczego robi się to na dwa różne sposoby, warto najpierw zobaczyć, jak wygląda hemodializa.
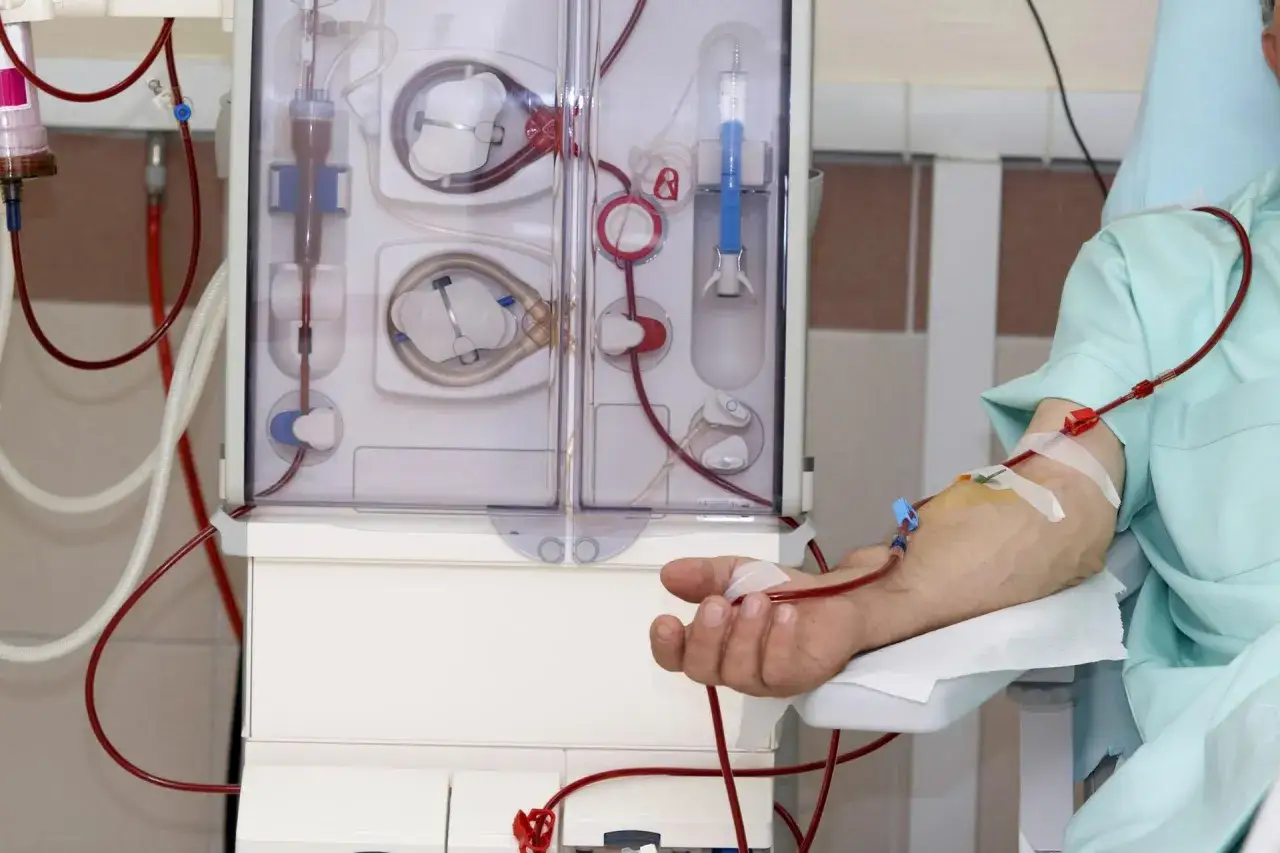
Jak wygląda hemodializa i dlaczego potrzebny jest dostęp naczyniowy
Hemodializa to metoda, w której krew jest pobierana z organizmu, przepływa przez filtr nazywany dializatorem i wraca do pacjenta już po oczyszczeniu. Ja zwykle opisuję to jako pracę wykonywaną przez zewnętrzną „sztuczną nerkę”. W trakcie zabiegu usuwa się toksyny i płyny, a jednocześnie można kontrolować ciśnienie krwi oraz stężenia ważnych minerałów. Standardowo w stacji dializ zabieg odbywa się trzy razy w tygodniu, po około 4 godziny, choć dokładny plan zależy od stanu pacjenta.
Największe znaczenie ma tu dostęp naczyniowy, bo bez niego nie da się bezpiecznie prowadzić leczenia. Najlepszym rozwiązaniem długoterminowym jest zwykle przetoka tętniczo-żylna, czyli chirurgiczne połączenie tętnicy z żyłą, najczęściej w przedramieniu. Taki dostęp dojrzewa przez kilka tygodni, a czasem nawet miesięcy, ale jest trwalszy i mniej podatny na zakażenia niż inne opcje. Gdy nie ma czasu na przygotowanie przetoki albo żyły są trudne, stosuje się graft lub czasowy cewnik żylny. Cewnik daje szybki start, ale ma wyższe ryzyko infekcji i zakrzepów, więc traktuje się go raczej jako rozwiązanie przejściowe.
| Rodzaj dostępu | Kiedy bywa używany | Co jest zaletą | Co ogranicza jego użycie |
|---|---|---|---|
| Przetoka tętniczo-żylna | Na leczenie długoterminowe | Najtrwalsza, zwykle najmniej podatna na zakażenia | Wymaga czasu na wygojenie i przygotowanie |
| Graft | Gdy własne naczynia nie nadają się do przetoki | Można go wykorzystać szybciej | Większe ryzyko infekcji i zakrzepu |
| Cewnik | Na szybki start lub okres przejściowy | Najłatwiejszy do założenia | Największe ryzyko zakażenia i problemów z przepływem |
W praktyce to właśnie dostęp naczyniowy najczęściej decyduje o tym, czy hemodializa będzie przebiegać sprawnie. Druga droga prowadzi przez otrzewną, czyli metodę, którą najczęściej wykonuje się w domu.
Dializa otrzewnowa daje większą swobodę, ale wymaga dyscypliny
Dializa otrzewnowa działa inaczej: zamiast filtra poza ciałem wykorzystuje się błonę wyściełającą jamę brzuszną, czyli otrzewną. Przez cienki cewnik do brzucha podaje się płyn dializacyjny, który przez kilka godzin zbiera z krwi produkty przemiany materii i nadmiar wody. Potem płyn jest odprowadzany i zastępowany świeżym. To metoda, która często lepiej pasuje osobom chcącym zachować większą niezależność, bo można ją prowadzić w domu i dopasować do trybu dnia.
Najczęściej spotyka się dwie odmiany tej terapii. Ciągła ambulatoryjna dializa otrzewnowa wymaga ręcznych wymian kilka razy dziennie, zwykle około 4, a jedna wymiana trwa zazwyczaj 30-40 minut. Automatyczna dializa otrzewnowa wykorzystuje aparat pracujący w nocy; wtedy wymiany odbywają się podczas snu, zwykle 3-5 razy. Z mojego punktu widzenia jej największą zaletą jest elastyczność, ale cena tej wygody to konieczność bardzo dobrej higieny, regularności i miejsca na sprzęt oraz płyny.
| Cecha | Hemodializa | Dializa otrzewnowa |
|---|---|---|
| Miejsce leczenia | Najczęściej stacja dializ, czasem dom | Najczęściej dom |
| Jak działa | Krew przechodzi przez dializator poza ciałem | Otrzewna filtruje krew wewnątrz organizmu |
| Rytm leczenia | Zwykle 3 razy w tygodniu | Wymiany w ciągu dnia albo w nocy |
| Największa zaleta | Stały nadzór personelu | Większa samodzielność i swoboda |
| Największe ograniczenie | Dojazdy, wahania ciśnienia, dostęp naczyniowy | Ryzyko zakażenia i potrzeba bardzo dobrej organizacji |
Obie metody mają sens, ale nie każda będzie najlepsza dla każdego pacjenta. O tym, kiedy naprawdę trzeba zacząć leczenie, decyduje nie tylko wynik badań, ale też samopoczucie i tempo pogarszania się funkcji nerek.
Kiedy leczenie trzeba zacząć i kto o tym decyduje
Wiele osób wyobraża sobie, że dializę uruchamia się dopiero wtedy, gdy nerki „przestaną działać”. W praktyce decyzja jest bardziej subtelna. Najczęściej leczenie rozpoczyna się stopniowo, kiedy pojawiają się objawy niewydolności nerek, a szacowany wskaźnik filtracji kłębuszkowej spada zwykle do poziomu 5-10 ml/min/1,73 m². To nie jest jednak sztywna granica, bo u jednego pacjenta dializa będzie potrzebna wcześniej, a u innego później.
Najbardziej alarmujące są objawy, które pokazują, że organizm przestaje radzić sobie z zatrzymywaniem płynów i toksyn. W praktyce zwracam uwagę przede wszystkim na utratę apetytu, spadek masy mięśniowej, nudności, nasilone osłabienie, duszność, obrzęki i nawracające zaburzenia elektrolitowe. Decyzję podejmuje nefrolog, zwykle po analizie wyników badań, objawów, ciśnienia, masy ciała i ogólnej kondycji pacjenta. Jeśli funkcja nerek jest trwale bardzo niska, lekarz równolegle myśli też o przeszczepie nerki, bo dializa może być pomostem do dalszego leczenia. Kiedy leczenie już ruszy, liczy się codzienna organizacja, a nie tylko sam zabieg.
Jak przygotować się do pierwszych tygodni leczenia
Przygotowanie ma znaczenie większe, niż większość osób zakłada na początku. Dobrze ustawione leczenie to nie tylko zabieg, ale też dieta, leki, logistyka dojazdu albo miejsce w domu na sprzęt. Poniżej zebrałem rzeczy, które najczęściej trzeba uporządkować od razu.
| Obszar | Co zwykle się zmienia | Dlaczego to ważne |
|---|---|---|
| Płyny | Często trzeba je ograniczać, zwłaszcza przy hemodializie | Zmniejsza to obrzęki, duszność i skoki ciśnienia |
| Sól, potas, fosfor | Wymagają kontroli i czasem wyraźnego ograniczenia | Chroni to serce, kości i układ nerwowy |
| Białko | Często trzeba je utrzymać na odpowiednim, nierzadko wyższym poziomie | Pomaga zachować siłę i masę mięśniową |
| Leki | Niektóre dawki trzeba zmienić lub odstawić | Nerki i dializa wpływają na sposób działania leków |
| Dostęp naczyniowy lub cewnik | Wymaga codziennej higieny i obserwacji | To bezpośrednio wpływa na bezpieczeństwo terapii |
- Ustal z nefrologiem, jaka jest Twoja sucha masa ciała, czyli waga bez nadmiaru płynu.
- Nie pozwalaj pobierać krwi ani zakładać kroplówek do ręki, która ma być używana do dostępu dializacyjnego.
- Jeśli leczenie ma być domowe, przygotuj miejsce na sprzęt, płyn i czyste, suche przechowywanie materiałów.
- Poproś o jasną listę leków i dawek, bo część z nich może wymagać korekty po rozpoczęciu dializy.
- Jeśli coś budzi niepokój, zapisuj pytania przed wizytą. To naprawdę pomaga.
Dobrze przygotowany start zmniejsza chaos w pierwszych tygodniach i oszczędza wielu niepotrzebnych błędów. Nawet przy dobrym przygotowaniu trzeba jednak znać sygnały alarmowe, bo to one najczęściej przesądzają o bezpiecznym przebiegu leczenia.
Jakie powikłania i sygnały alarmowe trzeba znać
Dializa jest leczeniem rutynowym, ale nie jest wolna od powikłań. W hemodializie najczęstsze problemy dotyczą dostępu naczyniowego: może dojść do zakażenia, gorszego przepływu krwi albo zakrzepu. W trakcie albo po sesji pacjent może też mieć spadek ciśnienia, skurcze mięśni, ból głowy, nudności albo uczucie „wypompowania” z energii. To nie zawsze oznacza coś groźnego, ale jeśli dzieje się często, trzeba zmienić plan leczenia.W dializie otrzewnowej największym zagrożeniem jest zakażenie. Nie lekceważyłbym zaczerwienienia, obrzęku, ropienia lub bólu przy wyjściu cewnika, a także gorączki, bólu brzucha, nudności, wymiotów czy mętnego płynu po drenażu. Takie objawy mogą oznaczać zapalenie otrzewnej i wymagają szybkiego kontaktu z lekarzem. Trzeba też pamiętać o przepuklinach i o tym, że nagły przyrost masy ciała nie zawsze wynika z tkanki tłuszczowej - czasem chodzi po prostu o zatrzymaną wodę. Na takie rzeczy nie czeka się do kolejnej wizyty.
| Objaw | Co może oznaczać | Dlaczego nie warto zwlekać |
|---|---|---|
| Zaczerwienienie, ocieplenie lub ropa przy dostępie | Zakażenie dostępu naczyniowego albo miejsca wyjścia cewnika | Infekcja może szybko się rozwinąć i utrudnić leczenie |
| Brak wyczuwalnego drżenia w przetoce | Gorszy przepływ krwi lub zakrzep | Dializa może przestać być skuteczna |
| Gorączka, ból brzucha, mętny płyn | Zapalenie otrzewnej | To stan, który wymaga pilnej oceny i zwykle antybiotyków |
| Zawroty głowy, omdlenie, nasilone skurcze | Zbyt szybkie usunięcie płynu lub zbyt duża utrata objętości krwi | Może wymagać korekty ustawień dializy |
Jeśli pojawia się którykolwiek z tych sygnałów, lepiej zareagować od razu niż czekać, aż problem sam minie. Po tej stronie zostaje już tylko jedno: uporządkować leczenie tak, aby dało się z nim żyć na co dzień.
Co najbardziej pomaga, gdy dializa staje się codziennością
Największą różnicę robi konsekwencja, nie spektakularne działania. Regularne zabiegi, pilnowanie płynów, dbanie o dostęp i szybkie zgłaszanie infekcji są ważniejsze niż próby „przeczekania” gorszych dni. U części pacjentów celem długoterminowym będzie przeszczep nerki, u innych najbezpieczniejszym rozwiązaniem pozostanie dializa przez dłuższy czas, ale w obu sytuacjach liczy się to samo: stabilność, dobra organizacja i kontakt z zespołem leczących.
Gdybym miał zostawić jedną praktyczną myśl, brzmiałaby tak: nie warto udawać, że obrzęki, nudności, świąd czy spadek apetytu to „normalny etap”, który trzeba przeczekać. Przy chorobie nerek szybka reakcja ma realną wartość, a dobrze dobrana dializa potrafi wyraźnie poprawić komfort i bezpieczeństwo leczenia.