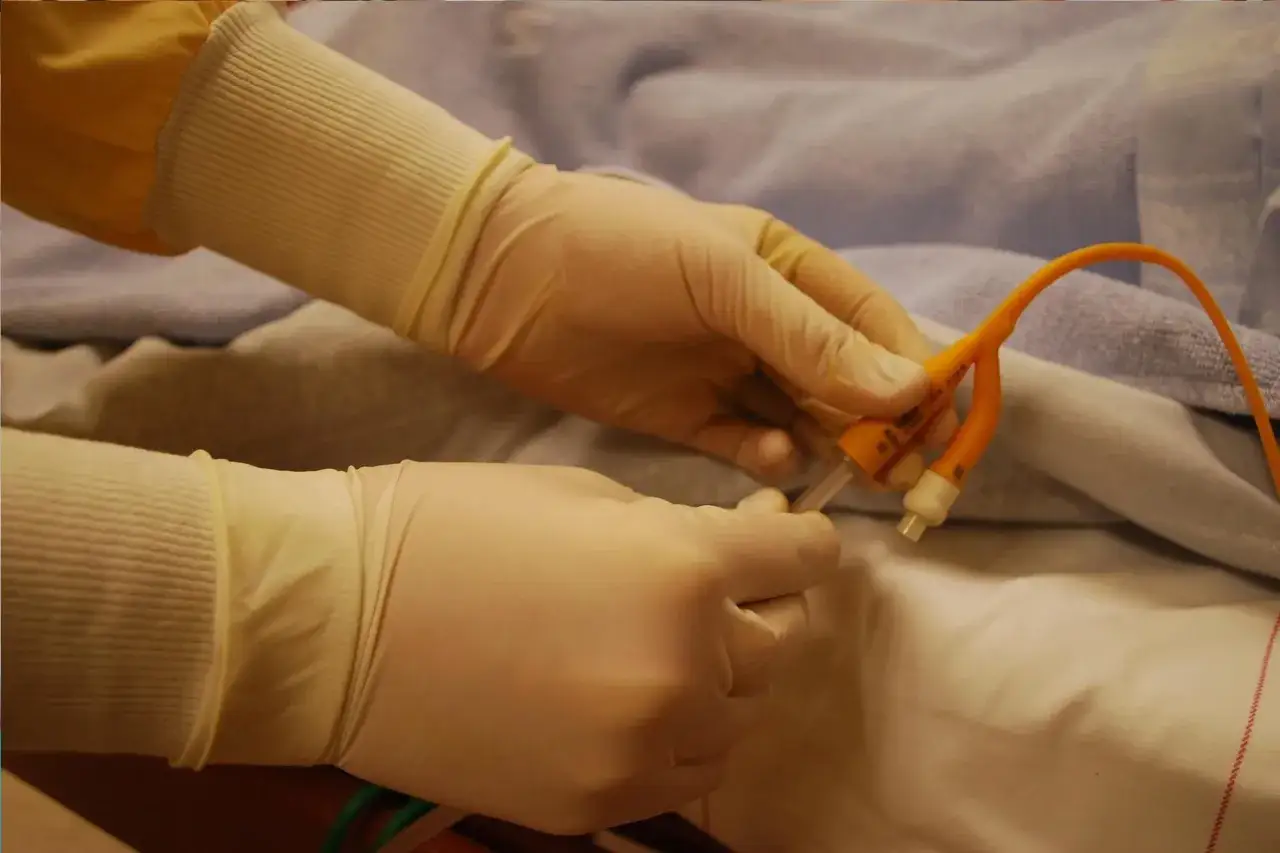
Cewnik tunelizowany to rozwiązanie, które w nefrologii pełni przede wszystkim rolę dostępu do hemodializy, zwykle wtedy, gdy trzeba rozpocząć leczenie szybko albo czeka się jeszcze na przetokę. W tym tekście wyjaśniam, jak działa taki dostęp, gdzie się go zakłada, jak wygląda codzienna pielęgnacja i jakie objawy powinny skłonić do pilnego kontaktu z zespołem dializacyjnym. Pokazuję też, kiedy sprawdza się lepiej niż inne opcje, a kiedy powinien być tylko etapem przejściowym.
Najważniejsze informacje o dostępie do hemodializy, które warto znać od razu
- To dostęp naczyniowy używany głównie do hemodializy, najczęściej jako rozwiązanie czasowe.
- Zakłada się go do dużej żyły, zwykle w okolicy szyi lub klatki piersiowej, rzadziej w pachwinie.
- Może być używany od razu, ale wymaga bardzo starannej pielęgnacji, bo łatwiej o zakażenie i zakrzep.
- W porównaniu z przetoką tętniczo-żylną ma większe ryzyko powikłań, dlatego nie jest pierwszym wyborem, jeśli da się stworzyć inne wejście do dializ.
- Najbardziej niepokojące objawy to gorączka, dreszcze, wyciek przy miejscu wyjścia, spadek przepływu oraz obrzęk po stronie cewnika.
Czym jest dostęp tunelowy do dializ i kiedy się go stosuje
To cienka, miękka rurka wprowadzona do dużej żyły centralnej tak, aby jej zewnętrzne wyjście znajdowało się pod skórą w pewnym oddaleniu od miejsca wejścia do żyły. Taki przebieg zmniejsza ryzyko wysunięcia i ułatwia utrzymanie opatrunku, ale nie usuwa całkowicie ryzyka infekcji. W praktyce najczęściej używa się go wtedy, gdy choroba nerek weszła już w etap wymagający hemodializy, a przetoka albo graft nie są jeszcze gotowe. Jeśli mam powiedzieć to wprost: to zwykle nie jest docelowy wybór, tylko pomost do leczenia, który ma dać czas na bezpieczniejsze rozwiązanie.
W zależności od konstrukcji można spotkać wariant krótkoterminowy bez mankietu oraz wersję z mankietem, przeznaczoną do dłuższego użycia. Pierwszy bywa wykorzystywany w sytuacjach nagłych, zwykle do 3 tygodni, a drugi wtedy, gdy trzeba dializować dłużej niż kilka tygodni, na przykład podczas oczekiwania na dojrzewanie przetoki. To właśnie dlatego tak ważne jest, by od początku planować następny krok, a nie traktować tego dostępu jak rozwiązania bez terminu końcowego.
Jak wygląda założenie i czego pacjent może się spodziewać
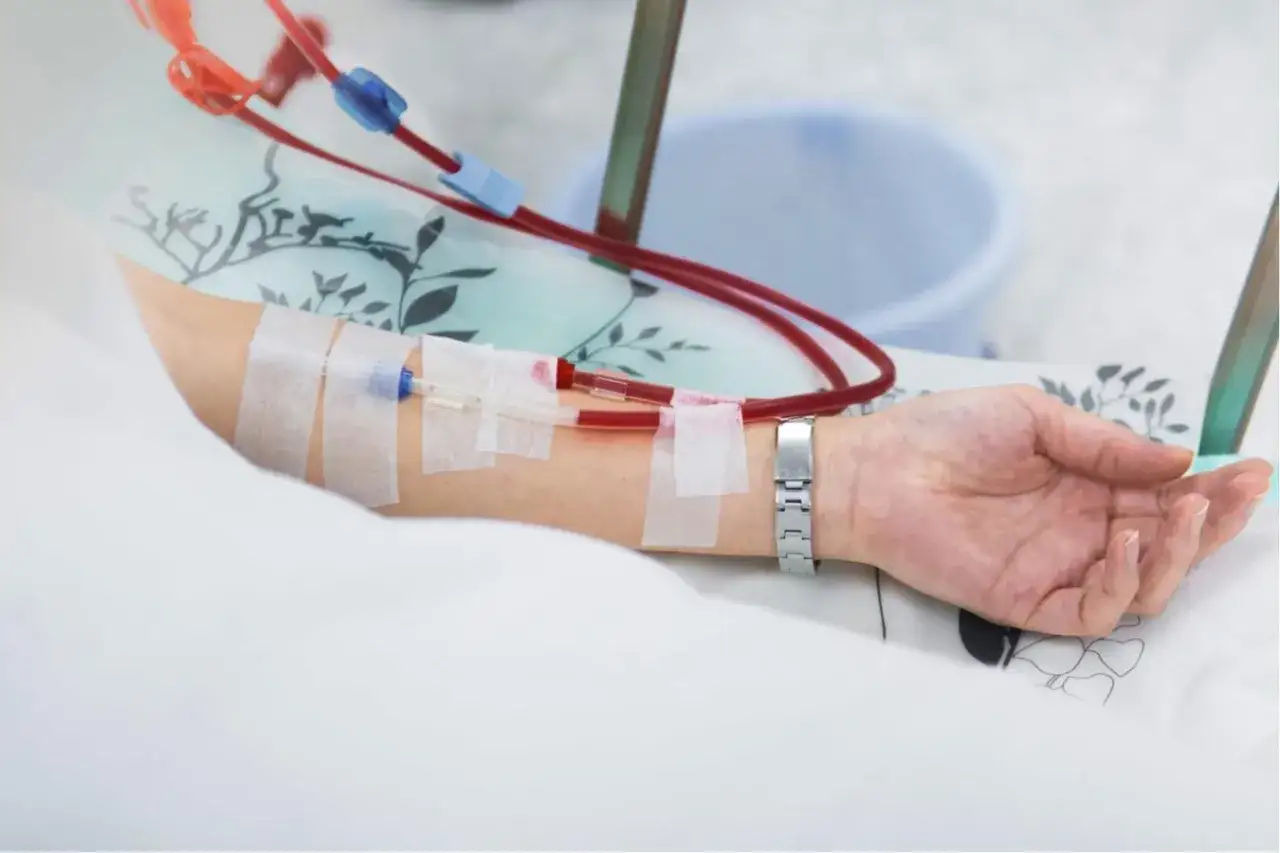
Najczęściej zabieg odbywa się w warunkach szpitalnych lub ambulatoryjnych, zwykle w znieczuleniu miejscowym, czasem z dodatkowym lekiem uspokajającym. Lekarz wprowadza cewnik do dużej żyły w szyi, klatce piersiowej albo rzadziej w pachwinie, a następnie prowadzi go pod skórą do miejsca wyjścia. Ten podskórny odcinek jest właśnie tym elementem, który odróżnia ten dostęp od zwykłego cewnika centralnego. Dzięki temu zewnętrzna część jest stabilniejsza, a końcówka wewnętrzna pozostaje w dużym naczyniu, skąd można pobierać krew do dializy.
Po zabiegu zwykle zostaje opatrunek, który trzeba utrzymywać w czystości i suchości. Jeśli pacjent dostaje zalecenie, by nie moczyć miejsca wkłucia, to nie jest przesada, tylko realny sposób na ograniczenie zakażenia. Sama procedura bywa szybka, ale to nie znaczy, że można ją bagatelizować: nawet dobrze założony dostęp wymaga później konsekwentnej pielęgnacji i kontroli przepływu.
Jak działa podczas hemodializy i czym różni się od przetoki oraz graftu
Taki cewnik ma zwykle dwa kanały. Jednym z nich krew jest pobierana z organizmu do aparatu do dializy, a drugim oczyszczona krew wraca z powrotem. Dzięki temu można prowadzić hemodializę bez nakłuwania igłami za każdym razem, ale płaci się za to większym ryzykiem zakrzepu i zakażenia. To kompromis, który ma sens wtedy, gdy liczy się szybki dostęp do leczenia.
| Cecha | Dostęp tunelowy | Przetoka tętniczo-żylna | Graft |
|---|---|---|---|
| Gotowość do użycia | Od razu po założeniu | Zwykle po 4-6 tygodniach dojrzewania | Zwykle po 2-4 tygodniach |
| Rola w leczeniu | Rozwiązanie pomostowe | Najlepszy dostęp długoterminowy | Opcja, gdy przetoka nie jest możliwa |
| Ryzyko infekcji i zakrzepu | Największe | Najmniejsze | Pośrednie |
| Typowe zastosowanie | Szybki start dializ, czas oczekiwania na inne wejście | Stałe leczenie przez dłuższy czas | Gdy żyły własne są niewystarczające |
W praktyce myślę o tym dokładnie tak samo, jak National Kidney Foundation: przetoka AV jest zwykle najlepszym dostępem długoterminowym, a cewnik pozostaje rozwiązaniem czasowym. Jeśli da się zaplanować przetokę z wyprzedzeniem, zwykle warto to zrobić, bo działa dłużej i rzadziej sprawia kłopoty. Jeśli jednak nerek nie da się już „przeczekać”, cewnik pozwala wejść w leczenie bez wielotygodniowego opóźnienia.
Jak dbać o cewnik na co dzień, żeby nie prowokować zakażenia
Największą różnicę robią proste, powtarzalne nawyki. Opatrunek powinien być czysty i suchy, a zespół dializacyjny powinien go wymieniać zgodnie z ustaleniami przy każdej sesji. Miejsce wyjścia trzeba chronić przed wodą, dlatego prysznic wymaga zabezpieczenia, a kąpiel w wannie, basen czy jacuzzi zwykle odpadają.
- Myj ręce przed i po dotykaniu opatrunku lub okolicy cewnika.
- Nie zdejmuj zatyczki i nie manipuluj przy zaciskach bez wyraźnego zalecenia personelu.
- Nie pozwalaj pobierać krwi ani podawać leków przez ten dostęp, jeśli nie zalecił tego zespół dializacyjny.
- Jeśli masz zaleconą osłonę przezroczystą i wodoodporną, trzymaj ją suchą i szczelną.
- Miej w domu zapasowy zestaw opatrunkowy, jeśli zostałeś tak przeszkolony.
- Gdy cewnik jest otwierany, noś maskę na nos i usta, podobnie jak personel.
To brzmi jak drobiazgi, ale właśnie one najczęściej decydują o tym, czy dostęp będzie działał spokojnie, czy zacznie sprawiać problemy po kilku tygodniach. Z tego przechodzimy już do tego, po czym rozpoznać, że trzeba reagować bez zwłoki.
Jakie objawy powinny zaniepokoić od razu
Jeżeli pojawia się gorączka, dreszcze, wyciek z miejsca wyjścia, zaczerwienienie, tkliwość albo ogólne osłabienie, nie czekałbym do kolejnej dializy. Taki obraz może oznaczać zakażenie, które bywa ograniczone do skóry, ale może też przejść do krwiobiegu. W skrajnych sytuacjach prowadzi to do sepsy, więc szybki kontakt z zespołem leczących ma znaczenie większe, niż wielu pacjentów początkowo zakłada.
Równie ważny sygnał to spadek przepływu krwi podczas dializy albo alarmy maszyny. Jeśli przepływ pozostaje niski dłużej niż jedno leczenie, dostęp powinien być sprawdzony jeszcze tego samego dnia. Gdy problem powtarza się podczas więcej niż jednej sesji w tygodniu, nie jest to już „kaprys urządzenia”, tylko realny sygnał, że w cewniku może tworzyć się skrzeplina. W takich sytuacjach zespół może użyć leku trombolitycznego, na przykład tPA, czyli preparatu rozpuszczającego zakrzep.
- Obrzęk ramienia, szyi lub twarzy po stronie cewnika.
- Ból w klatce piersiowej lub trudność w oddychaniu, zwłaszcza w trakcie dializy.
- Wyraźnie słabszy przepływ niż zwykle.
- Nagłe zimno, drętwienie lub osłabienie kończyny po stronie dostępu.
Jeśli ktoś ma wątpliwość, czy objaw jest „wystarczająco poważny”, ja wolę założyć, że tak i skonsultować go od razu. Przy tym rodzaju dostępu lepiej wyjść na ostrożnego niż przegapić wczesny etap problemu.
Co ustalić z nefrologiem, żeby nie używać go dłużej niż trzeba
Najlepszy scenariusz to taki, w którym ten dostęp ma z góry określoną rolę i termin zastąpienia. Dlatego przed zabiegiem dopytuję przede wszystkim o trzy rzeczy: czy istnieje szansa na przetokę, jak długo cewnik ma realnie służyć i kto będzie kontrolował, czy nie pojawiają się oznaki zakażenia albo zwężenia. To nie są pytania „na wszelki wypadek” - od nich zależy, czy pacjent po kilku tygodniach wejdzie w stabilniejsze leczenie, czy utkwi w rozwiązaniu obarczonym większym ryzykiem.
- Czy moje żyły pozwalają zaplanować przetokę albo graft.
- Na jak długo zakładany jest ten dostęp w mojej sytuacji.
- Kto i kiedy ma oceniać przepływ oraz stan opatrunku.
- Jakie objawy wymagają telefonu jeszcze tego samego dnia.
- Co stanie się z cewnikiem, gdy inne wejście do dializ będzie gotowe.
Jeśli choroba nerek postępuje, warto planować taki krok wcześniej, a nie dopiero wtedy, gdy dializa staje się nagła. Właśnie wtedy najłatwiej o decyzje podejmowane pod presją, a to zwykle nie służy ani komfortowi, ani bezpieczeństwu leczenia.