Choć bakteria coli najczęściej kojarzy się z jelitami, w urologii jest jednym z głównych sprawców zakażeń pęcherza i części dolegliwości intymnych. Poniżej wyjaśniam, skąd bierze się infekcja, jak odróżnić ją od podrażnienia lub infekcji pochwy, jakie badania mają sens i kiedy nie warto czekać z wizytą u lekarza. To temat ważny zwłaszcza wtedy, gdy objawy wracają albo nie ustępują po typowym, domowym postępowaniu.
Najkrócej o zakażeniach związanych z E. coli
- E. coli naturalnie żyje w jelitach, ale problem zaczyna się wtedy, gdy trafia w okolice cewki moczowej i pęcherza.
- Najczęstsze objawy zakażenia układu moczowego to pieczenie przy oddawaniu moczu, częstomocz i nagłe parcie.
- Świąd, upławy i nieprzyjemny zapach bardziej sugerują infekcję intymną niż typowe zapalenie pęcherza.
- Przy nawrotach warto zrobić posiew moczu, bo leczenie „w ciemno” szybko prowadzi do oporności.
- U kobiet po menopauzie miejscowy estrogen bywa ważnym elementem profilaktyki nawrotów.
- Gorączka, ból lędźwi, wymioty lub ciąża wymagają szybszej oceny lekarskiej.
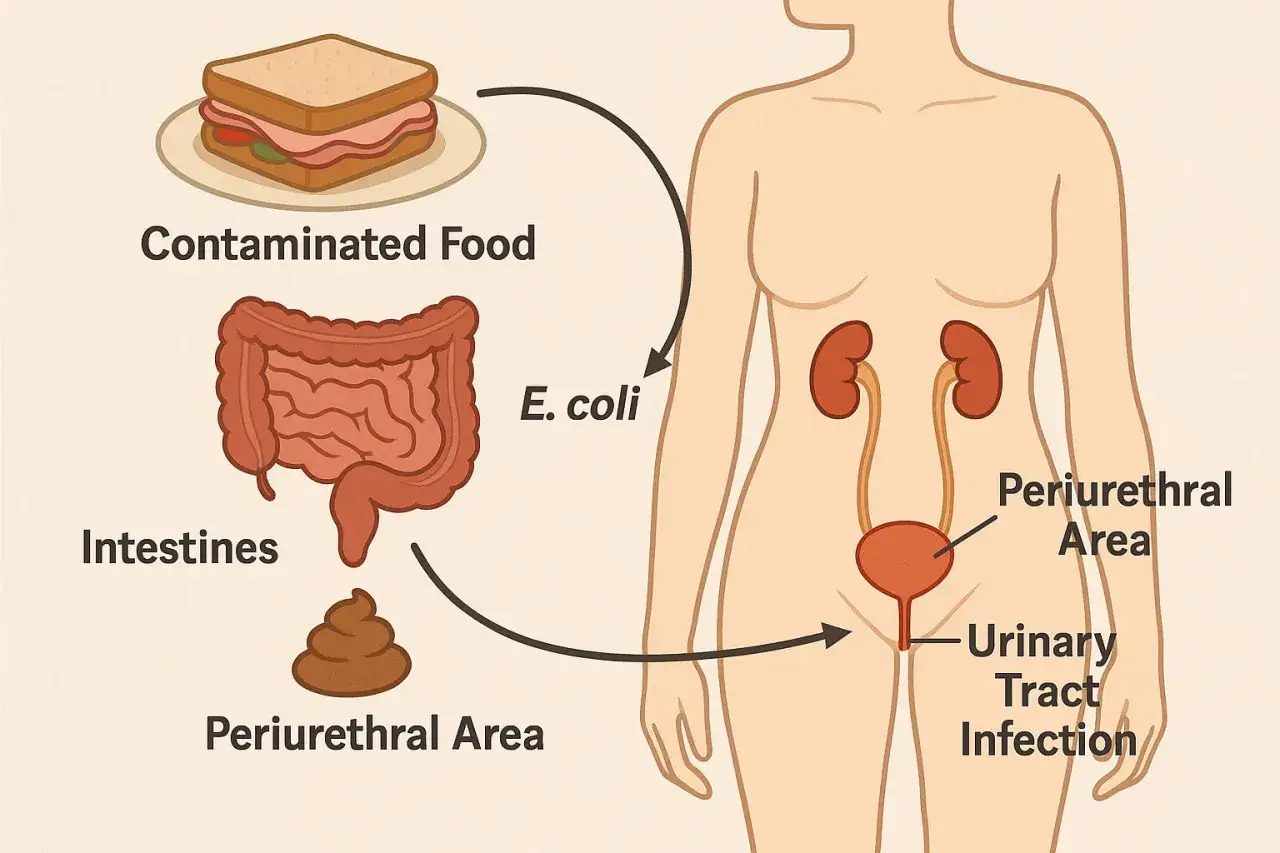
Skąd bierze się zakażenie i dlaczego jelitowa flora trafia do cewki moczowej
W praktyce najczęściej chodzi o zakażenie wstępujące: bakteria z okolicy odbytu lub krocza kolonizuje przedsionek pochwy, a potem przechodzi do cewki moczowej i dalej do pęcherza. To dlatego infekcja częściej dotyczy kobiet niż mężczyzn, bo u kobiet cewka jest krótsza, a droga dla drobnoustrojów krótsza i prostsza.
Najważniejszy mechanizm to nie „zła odporność” sama w sobie, tylko warunki, które ułatwiają bakteriom przemieszczenie się i przyleganie do nabłonka. Do takich czynników należą między innymi współżycie, stosowanie środków plemnikobójczych, zaparcia, biegunki, nietrzymanie stolca, zbyt rzadkie oddawanie moczu, cewnik, zaleganie moczu po mikcji, kamica, cukrzyca oraz spadek estrogenów po menopauzie.
Warto też od razu uporządkować jedno częste nieporozumienie: sama obecność E. coli w jelitach nie oznacza choroby. To część fizjologicznej flory, która staje się problemem dopiero wtedy, gdy zmienia lokalizację albo szczep ma cechy chorobotwórcze. W niektórych analizach ten drobnoustrój odpowiada za zdecydowaną większość niepowikłanych zapaleń pęcherza u kobiet, dlatego w gabinecie bardzo często widzę właśnie taki scenariusz.
Ta droga zakażenia tłumaczy, czemu objawy potrafią zaczynać się po z pozoru zwykłej sytuacji, na przykład po intensywniejszym współżyciu albo po kilku dniach zaparć. Z tego miejsca łatwo przejść do pytania, jak rozpoznać, że problem naprawdę dotyczy dróg moczowych, a nie samej okolicy intymnej.
Jakie objawy sugerują pęcherz, a jakie problem intymny
To jest najczęstszy punkt pomyłki. W gabinecie widzę wiele osób, które opisują „pieczenie”, ale w rzeczywistości mają albo zapalenie pęcherza, albo infekcję sromu i pochwy, albo jedno i drugie naraz. Sam objaw pieczenia nie wystarcza, trzeba spojrzeć na cały zestaw dolegliwości.
| Objaw | Co bardziej sugeruje | Dlaczego to ma znaczenie |
|---|---|---|
| Pieczenie podczas oddawania moczu | Zakażenie pęcherza lub cewki moczowej | To klasyczny objaw infekcji układu moczowego, zwłaszcza gdy dołącza częstomocz i parcie. |
| Częste oddawanie moczu, małe porcje, nagłe parcie | Zapalenie pęcherza | Tak wygląda podrażnienie pęcherza, nawet jeśli mocz nie jest wyraźnie mętny. |
| Świąd sromu, zaczerwienienie, pieczenie zewnętrzne | Infekcja intymna lub podrażnienie | To częściej pasuje do grzybicy, bakteryjnej waginozy albo reakcji na kosmetyk niż do samego zapalenia pęcherza. |
| Upławy, zmiana zapachu, ból przy współżyciu | Problem pochwowy | Typowe dla zaburzenia flory pochwy, a nie dla niepowikłanego zakażenia pęcherza. |
| Gorączka, ból lędźwi, nudności | Zakażenie nerek | To już sygnał, że infekcja może obejmować górne drogi moczowe i wymaga pilniejszej oceny. |
| Krew w moczu | Możliwe zapalenie pęcherza, ale nie tylko | Wymaga ostrożności, bo podobny objaw może towarzyszyć także kamicy lub innym problemom urologicznym. |
Jeśli dominują świąd, upławy i zapach, sama E. coli zwykle nie jest pierwszym podejrzeniem. Jeśli dominują parcie, pieczenie przy mikcji i ból nad spojeniem łonowym, bardziej myślę o zapaleniu pęcherza. To rozróżnienie prowadzi prosto do kwestii badań, bo bez nich łatwo pomylić infekcję intymną z urologiczną i odwrotnie.
Jak lekarz potwierdza, że to naprawdę zakażenie E. coli
Przy pierwszym, prostym epizodzie nie zawsze potrzeba rozbudowanej diagnostyki, ale przy nawrotach, ciąży, objawach nietypowych albo braku poprawy badania mają duże znaczenie. Najbardziej praktyczne jest połączenie obrazu objawów z badaniem ogólnym moczu i, gdy trzeba, z posiewem.
- Badanie ogólne moczu pokazuje najczęściej leukocyty, czasem krew i cechy stanu zapalnego.
- Paski testowe mogą wykrywać azotyny, które często dodatnie są właśnie przy E. coli, ale ujemny wynik nie wyklucza zakażenia.
- Posiew moczu z antybiogramem mówi, jaka bakteria rośnie i na jakie antybiotyki jest wrażliwa.
- Badanie ginekologiczne i wymaz są potrzebne, gdy obok objawów moczowych pojawiają się upławy, świąd lub ból pochwy.
- USG i ocena zalegania moczu przydają się, gdy infekcje wracają, bo problemem bywa kamień, przeszkoda w odpływie lub niepełne opróżnianie pęcherza.
Bardzo ważny jest sposób pobrania próbki. Mocz powinien pochodzić ze środkowego strumienia, po podstawowej toalecie okolicy intymnej, ale bez przesadnego odkażania, które samo potrafi zaburzyć wynik. Jeśli próbka jest pobrana źle, można dostać wynik sugerujący zakażenie tam, gdzie go nie ma.
W przypadku nawracających objawów nie lubię leczenia „na pamięć”. Wtedy posiew przed antybiotykiem daje więcej niż kolejne zgadywanie, bo pozwala odróżnić zwykły powrót infekcji od szczepu opornego albo od sytuacji, w której problemem wcale nie jest pęcherz. To naturalnie prowadzi do pytania, jak leczyć skutecznie, ale bez dokładania sobie oporności i kolejnych nawrotów.
Leczenie, które ma sens, a czego lepiej nie robić
Jeżeli chodzi o niepowikłane zakażenie pęcherza, podstawą leczenia pozostaje antybiotyk dobrany do obrazu klinicznego, stanu pacjenta, alergii, ciąży, pracy nerek i lokalnej oporności bakterii. Krótkie schematy doustne często wystarczają, ale nie ma jednego leku odpowiedniego dla wszystkich.
Nie zgadzam się z podejściem „wezmę coś z domu, a potem zobaczę”. Przy E. coli to szczególnie złe rozwiązanie, bo oporność na antybiotyki rośnie, a niepotrzebne leczenie utrudnia późniejszy wybór leku, jeśli zakażenie wróci. W nawracających infekcjach posiew i antybiogram są realnym oszczędzeniem czasu, a nie formalnością.
Praktycznie ważne są też trzy rzeczy:
- poprawa po rozpoczęciu leczenia zwykle powinna być odczuwalna w ciągu 24-48 godzin,
- jeśli objawy nie słabną albo się nasilają, trzeba wrócić do lekarza,
- antybiotyk nie powinien być stosowany „na wszelki wypadek” przy samym dodatnim wyniku moczu bez objawów, poza sytuacjami, w których lekarz ma wyraźne wskazania do leczenia.
Warto też odróżnić zakażenie od podrażnienia i od innych infekcji intymnych. Jeśli ktoś ma jednocześnie grzybicę lub bakteryjną waginozę, sam antybiotyk na pęcherz nie rozwiąże problemu, a czasem go pogorszy. Z tego powodu leczenie powinno być dopasowane do całego obrazu, nie tylko do jednego wyniku badania. I właśnie dlatego profilaktyka ma większe znaczenie, niż wiele osób zakłada na początku.
Jak ograniczyć nawroty w codziennym życiu
W nawracających infekcjach najwięcej robią proste, ale konsekwentne działania. Nie są efektowne, za to często bardziej użyteczne niż jednorazowe „mocne” leczenie bez zmiany nawyków.
- Nie wstrzymuj moczu zbyt długo, zwłaszcza po współżyciu.
- Pij regularnie, tak aby mocz nie był stale bardzo ciemny i skoncentrowany.
- Dbaj o wypróżnienia, bo zaparcia zwiększają ryzyko kolonizacji okolicy krocza bakteriami jelitowymi.
- Unikaj irytujących preparatów, perfumowanych płynów i irygacji pochwy, bo zaburzają lokalną florę.
- Zwróć uwagę na środki plemnikobójcze, jeśli nawrót zakażeń wyraźnie wiąże się ze współżyciem.
- Po menopauzie rozważ z lekarzem estrogen dopochwowy, bo miejscowy niedobór estrogenów sprzyja nawrotom i osłabia naturalną ochronę śluzówki.
- Przy częstych nawrotach omów profilaktykę, także nieantybiotykową, zamiast kolejnego leczenia doraźnego.
U kobiet po menopauzie miejscowy estrogen bywa jednym z ważniejszych elementów profilaktyki. To nie jest rozwiązanie dla każdej osoby i nie zastępuje diagnostyki, ale u części pacjentek wyraźnie zmniejsza liczbę nawrotów, zwłaszcza gdy problem współistnieje z suchością pochwy i objawami zespołu moczowo-płciowego menopauzy.
Na drugim biegunie są rozwiązania, które brzmią dobrze, ale mają ograniczoną wartość. Żurawina, probiotyki czy suplementy mogą być dodatkiem, lecz nie traktuję ich jako podstawy leczenia ani jako wystarczającej profilaktyki przy częstych zakażeniach. Jeśli infekcje wracają, trzeba szukać przyczyny, a nie tylko dokładać kolejne środki „na odporność”. Z tego miejsca łatwo przejść do sygnałów alarmowych, których nie wolno bagatelizować.
Kiedy nie czekać i zgłosić się pilnie
Są sytuacje, w których zakażenie przestaje być „zwykłym zapaleniem pęcherza”. Wtedy szybka konsultacja ma znaczenie, bo infekcja może obejmować nerki, prostatę albo przebiegać z ryzykiem powikłań.
- gorączka, dreszcze, ból w okolicy lędźwiowej lub boku,
- nudności, wymioty i wyraźne osłabienie,
- ciąża,
- niemożność oddania moczu lub silny ból mimo parcia,
- widoczna krew w moczu, zwłaszcza jeśli to pierwszy taki epizod,
- pierwsze zakażenie układu moczowego u mężczyzny,
- brak poprawy po 24-48 godzinach leczenia albo szybki nawrót po zakończeniu kuracji.
U mężczyzn zakażenie układu moczowego prawie zawsze wymaga szerszego spojrzenia, bo trzeba brać pod uwagę także prostatę i przeszkodę w odpływie moczu. U kobiet z kolei nawracające objawy intymne i moczowe mogą współistnieć z niedoborem estrogenów, kamicą albo zaleganiem moczu po mikcji. To nie są drobiazgi, tylko wskazówki diagnostyczne.
W takich sytuacjach najgorsze jest odwlekanie diagnozy i liczenie, że „samo przejdzie”. Im wcześniej ustali się źródło problemu, tym mniejsze ryzyko powikłań i kolejnych nawrotów. Na koniec zostaje jeszcze jedna rzecz, która realnie pomaga podczas wizyty u lekarza: dobre przygotowanie informacji.
Co zanotować przed wizytą, żeby szybciej dojść do przyczyny
- kiedy dokładnie zaczęły się objawy i czy pojawiły się nagle,
- czy dolegliwości nasiliły się po współżyciu, po podróży, po biegunce albo po zaparciu,
- czy występuje gorączka, ból pleców, nudności lub krew w moczu,
- czy dominują objawy z pęcherza, czy raczej świąd, upławy i ból pochwy,
- jakie antybiotyki były stosowane w ostatnich miesiącach i czy pomagały,
- czy infekcje wracają i ile razy w ciągu roku,
- czy występuje menopauza, ciąża, cukrzyca, kamica, cewnik lub trudność w opróżnianiu pęcherza.
Jeżeli zapiszesz te informacje przed wizytą, lekarz szybciej odróżni zwykłe zapalenie pęcherza od infekcji intymnej, nawrotu opornego szczepu albo problemu urologicznego wymagającego szerszej diagnostyki. W praktyce to właśnie taki zestaw danych najczęściej skraca drogę do trafnego leczenia i zmniejsza ryzyko, że objawy będą wracać po kilku tygodniach.