Badania na choroby weneryczne nie są jednym testem, tylko zestawem różnych metod dobieranych do objawów, rodzaju kontaktu i czasu od ekspozycji. W praktyce najczęściej chodzi o testy molekularne z moczu lub wymazu, badania krwi oraz pobranie materiału z gardła, odbytu albo bezpośrednio ze zmiany skórnej. Poniżej pokazuję, jak to sensownie uporządkować, żeby nie zgadywać i nie robić badań, które niczego nie wyjaśnią.
Najkrótsza wersja tego, co naprawdę ma znaczenie
- Najpierw dobierz test do objawów, a dopiero potem do pakietu lub cennika.
- Chlamydia i rzeżączka zwykle wymagają testu z pierwszej porcji moczu albo wymazu, nie zwykłego badania ogólnego moczu.
- HIV, kiłę, WZW B i C wykrywa się głównie z krwi, ale wynik trzeba odnieść do okna diagnostycznego.
- Po seksie oralnym lub analnym warto rozważyć wymaz z gardła lub odbytu, bo sam mocz może nie wystarczyć.
- Wczesny wynik ujemny nie zawsze kończy diagnostykę, jeśli kontakt był świeży.
- Pieczenie przy oddawaniu moczu, wydzielina, owrzodzenia albo ból jąder to powód do celowanego badania, nie do czekania.
Kiedy objawy bardziej sugerują STI niż zwykłe zapalenie pęcherza
W gabinecie najczęściej zaczynam od prostego pytania: czy to wygląda na infekcję dróg moczowych, czy jednak na zakażenie przenoszone drogą płciową. Obie sytuacje mogą dawać pieczenie przy mikcji, ale przy STI częściej dochodzą wydzielina z cewki, ból po seksie, krwawienie kontaktowe, owrzodzenia, wysypka albo ból jąder. U mężczyzn rzeżączkowe lub chlamydiowe zapalenie cewki moczowej bywa mylone z „zwykłym ZUM”, a u kobiet podobnie mylące są upławy i ból podbrzusza.Ja zwykle patrzę na to przez pryzmat objawów, bo to od razu zawęża wybór testów. Jeśli pojawia się coś z poniższych, diagnostykę warto zrobić od razu:
- pieczenie przy oddawaniu moczu po ryzykownym kontakcie, zwłaszcza gdy nie ma typowych objawów ZUM,
- śluzowa lub ropna wydzielina z cewki,
- ból lub obrzęk jąder,
- ból gardła po seksie oralnym, który nie ustępuje jak zwykłe przeziębienie,
- owrzodzenie, pęcherzyki lub nadżerki w okolicy intymnej,
- nietypowa wysypka, także na dłoniach i stopach.
Jeśli widzę taki obraz, nie zamawiam w ciemno „badania na wszystko”. Najpierw ustalam, gdzie mogło dojść do zakażenia i jak dawno temu, bo to prowadzi prosto do właściwego typu diagnostyki.
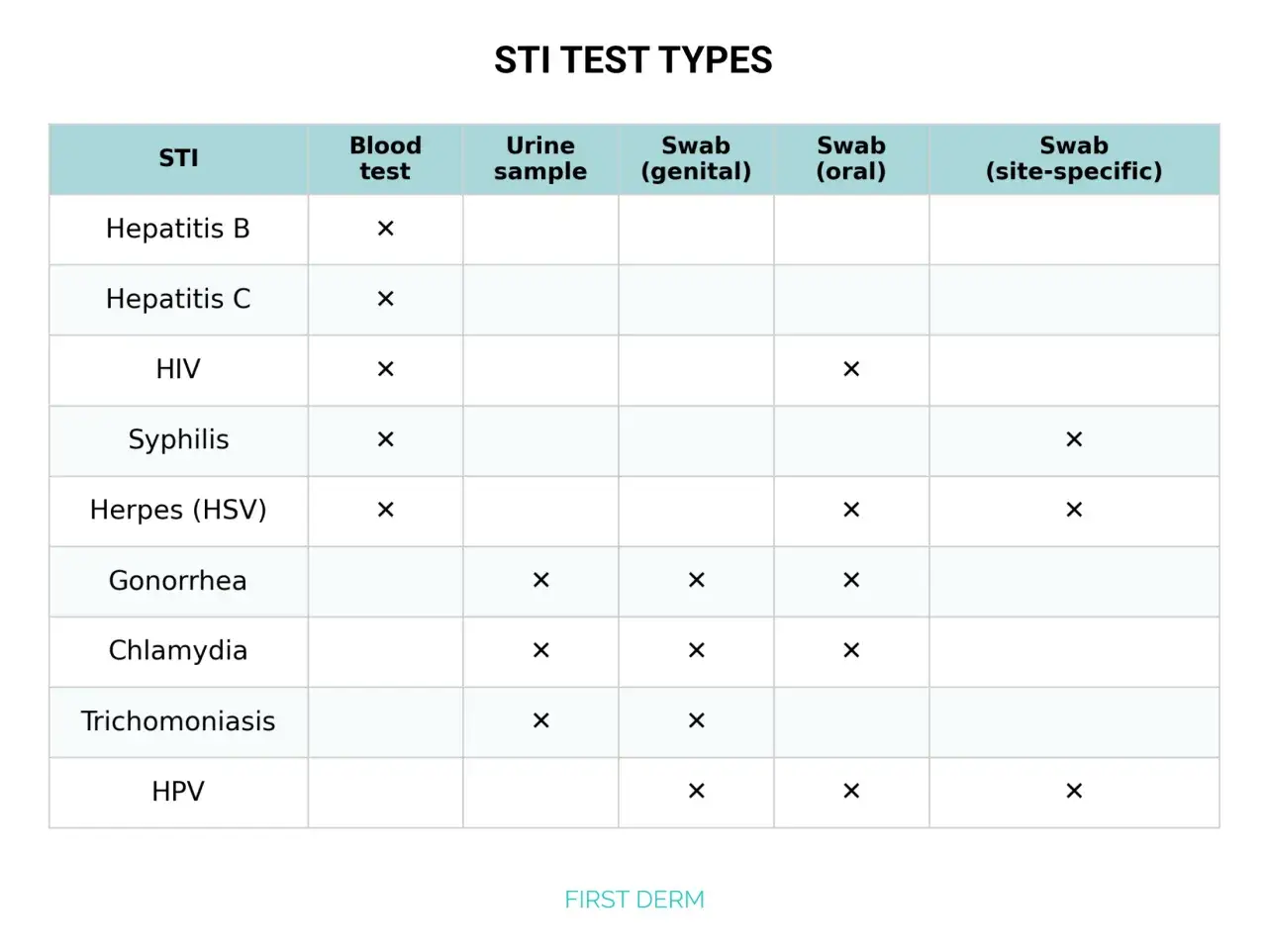
Jakie testy naprawdę wykrywają najczęstsze zakażenia
Ja patrzę na diagnostykę STI jak na zestaw narzędzi, a nie jeden uniwersalny test. Najważniejsze są badania molekularne, czyli NAAT/PCR - to testy wykrywające materiał genetyczny drobnoustroju. Obok nich są badania serologiczne z krwi, które pokazują odpowiedź organizmu albo obecność antygenów, oraz wymazy z aktywnych zmian skórnych. To właśnie dobór metody decyduje, czy wynik ma sens.
| Badanie | Materiał | Co wykrywa najlepiej | Kiedy ma największy sens | Ograniczenia |
|---|---|---|---|---|
| NAAT/PCR | Pierwsza porcja moczu, wymaz z cewki, pochwy, szyjki, gardła lub odbytu | Chlamydia trachomatis, Neisseria gonorrhoeae, czasem Trichomonas vaginalis i Mycoplasma genitalium | Objawy z cewki, pochwy, gardła lub odbytu; świeży kontakt seksualny | Zły materiał lub złe miejsce pobrania może dać fałszywe poczucie bezpieczeństwa |
| Serologia z krwi | Krew żylna | HIV, kiłę, WZW B, WZW C | Po kontakcie ryzykownym, w diagnostyce ogólnej i przy objawach ogólnoustrojowych | Wymaga uwzględnienia okna diagnostycznego, a wynik dodatni bywa tylko przesiewowy |
| Wymaz ze zmiany skórnej | Materiał z pęcherzyka, nadżerki lub owrzodzenia | HSV, czasem kiłę w bardzo wczesnej zmianie | Gdy są aktywne zmiany w okolicy intymnej, odbytu lub w jamie ustnej | Nie ma sensu, jeśli nie ma zmiany do pobrania |
| Badanie moczu w kierunku ZUM | Najczęściej próbka środkowego strumienia | Typowe zakażenie dróg moczowych | Gdy objawy pasują do zapalenia pęcherza, bez cech STI | Nie zastępuje NAAT w diagnostyce chlamydii czy rzeżączki |
Najczęstszy błąd polega na tym, że ktoś robi wyłącznie badanie krwi, a objawy są z cewki, gardła albo odbytu. Wtedy wynik może być prawidłowy, a infekcja i tak zostaje niewykryta. Dlatego przy seksie oralnym lub analnym trzeba myśleć o badaniu z właściwego miejsca, nie tylko o moczu.
W nowocześniejszej diagnostyce coraz częściej pojawiają się też testy samodzielnego pobrania próbki, ale przy objawach zwykle wolę klasyczne badanie laboratoryjne. Daje większą kontrolę nad tym, co zostało pobrane i z którego miejsca, a to przy infekcjach intymnych ma znaczenie większe niż sama wygoda.
Skoro wiadomo już, jakie testy mają sens, trzeba jeszcze trafić z momentem ich wykonania. I tu pojawia się temat okna diagnostycznego.
Kiedy test będzie wiarygodny po kontakcie
To jeden z najważniejszych punktów całej diagnostyki. Za wcześnie wykonany test może być ujemny mimo zakażenia, bo organizm lub sam patogen nie są jeszcze wykrywalne w wystarczającym stężeniu. Z drugiej strony przy wyraźnych objawach nie odkładam wizyty tylko dlatego, że „jeszcze nie minęło 100 procent okna” - wtedy lekarz często decyduje o badaniu teraz i ewentualnej kontroli później.
| Co badamy | Najwcześniejszy praktyczny termin | Co warto pamiętać |
|---|---|---|
| Chlamydia i rzeżączka | Około 2 tygodni po kontakcie | Jeśli objawy są wcześniej, badanie i tak może być zasadne, ale ujemny wynik bywa zbyt wczesny i trzeba go powtórzyć |
| HIV | Zależnie od testu: NAT zwykle 10-33 dni, test laboratoryjny Ag/Ab 18-45 dni, szybki test z palca 18-90 dni | Im bardziej czuły test, tym wcześniej wykryje zakażenie; przy świeżym ryzyku ujemny wynik trzeba czasem skontrolować ponownie |
| Kiła | Często sensownie dopiero po kilku tygodniach, a pełniejszą pewność daje kontrola do 12 tygodni | W bardzo wczesnej fazie wynik może jeszcze nie wyjść dodatnio, więc przy silnym podejrzeniu trzeba go powtórzyć |
| Opryszczka narządów płciowych | Od razu, jeśli jest aktywna zmiana | Tu najlepszy jest wymaz z pęcherzyka, nadżerki lub owrzodzenia; sam test z krwi bywa mało rozstrzygający bez objawów |
W praktyce dobrze działa prosty schemat: jeśli był kontakt bez zabezpieczenia i nie ma objawów, można poczekać z częścią testów do właściwego terminu. Jeśli są objawy, badam teraz, a potem w razie potrzeby wracam do kontroli po zakończeniu okna diagnostycznego. To oszczędza wiele niepotrzebnych powtórzeń i nie daje fałszywego spokoju.
Po tej części najczęściej pada pytanie: jak się przygotować, żeby nie zepsuć wyniku? I tu jest kilka drobiazgów, które naprawdę robią różnicę.

Jak przygotować się do pobrania materiału
Najprostsza zasada brzmi: próbka ma pasować do badania. To nie jest zwykłe badanie ogólne moczu przy ZUM, tylko diagnostyka patogenów przenoszonych drogą płciową. Dlatego przy NAAT z moczu liczy się zwykle pierwsza porcja strumienia, a nie środkowy strumień jak przy posiewie. Ja zawsze zwracam na to uwagę, bo właśnie tutaj pacjenci najczęściej mylą dwa różne badania.- Do testów z moczu zwykle potrzebna jest pierwsza porcja moczu, a nie próbka środkowego strumienia.
- Przed pobraniem moczu dobrze jest nie oddawać moczu przez 1-2 godziny, jeśli punkt pobrań zaleca taki odstęp.
- Do badań krwi zwykle nie trzeba być na czczo.
- Jeśli planowany jest wymaz z pochwy lub szyjki, nie należy wcześniej używać preparatów dopochwowych ani irygacji, chyba że lekarz zaleci inaczej.
- Przy seksie oralnym i analnym trzeba od razu powiedzieć o tym personelowi, bo może być potrzebny wymaz z gardła lub odbytu.
- Jeśli niedawno były antybiotyki, trzeba to zgłosić, bo mogą zniekształcić wynik lub przesunąć moment badania.
W dużych laboratoriach wyniki wielu pakietów są zwykle gotowe po około 1-5 dniach roboczych, ale to zależy od rodzaju testu i miejsca pobrania. Serologia z krwi bywa szybsza niż bardziej rozbudowane panele molekularne, ale szybkość nie zastępuje trafnego doboru materiału.
Jeśli chcę uniknąć pomyłki, sprawdzam też, czy ktoś nie chce po prostu wykluczyć ZUM. Przy infekcji pęcherza sens ma badanie ogólne moczu i czasem posiew, natomiast przy STI potrzebny jest inny materiał i inna metoda. To właśnie dlatego te dwie ścieżki diagnostyczne nie powinny się mieszać.
Gdy materiał jest już wybrany, zostaje najważniejsze: dopasować panel do objawów i do tego, co faktycznie mogło się wydarzyć podczas kontaktu.
Jak dobrać panel do objawów i rodzaju kontaktu
Ja nie wybierałabym tu „pakietu na wszystko” tylko dlatego, że tak brzmi wygodnie. Lepszy jest panel dobrany do sytuacji, bo wtedy wynik rzeczywiście odpowiada na pytanie kliniczne. Jeśli badanie robisz prywatnie, podstawowe pakiety serologiczne zwykle mieszczą się mniej więcej w przedziale około 220-370 zł, a szersze zestawy z dodatkowymi markerami i wymazami mogą być droższe. Pojedyncze testy molekularne również mają różne ceny w zależności od liczby patogenów i miejsca pobrania.
| Sytuacja | Co badam w pierwszej kolejności | Co łatwo przeoczyć |
|---|---|---|
| Pieczenie przy oddawaniu moczu po seksie bez zabezpieczenia | NAAT/PCR w kierunku chlamydii i rzeżączki z pierwszej porcji moczu albo z wymazu | Gardło i odbyt, jeśli był seks oralny lub analny |
| Wydzielina z cewki, ból jąder, ból przy wytrysku | NAAT/PCR z moczu lub wymazu z cewki, a do tego serologia HIV i kiły po odpowiednim czasie | Równoległe zakażenie w kilku lokalizacjach |
| Owrzodzenie, pęcherzyki, nadżerki | Wymaz ze zmiany oraz diagnostyka serologiczna kiły i HIV | To, że zmiana może być mała, pojedyncza i niebolesna |
| Ból gardła po kontakcie oralnym | Wymaz z gardła w kierunku rzeżączki i chlamydii | To, że zwykły test z moczu może wyjść prawidłowo |
| Nawracające „ZUM” przy ujemnym posiewie | Diagnostyka STI, szczególnie NAAT z właściwego miejsca pobrania | Infekcję cewki moczowej, która udaje problem pęcherza |
W tym miejscu zwykle tłumaczę pacjentom jedną rzecz bez owijania: ujemny wynik z moczu nie wyklucza zakażenia w gardle lub odbytnicy. To samo dotyczy sytuacji, gdy ktoś ma objawy, ale zrobił tylko badania z krwi. Taki panel może być prawidłowy, a przyczyna pieczenia lub wydzieliny nadal pozostaje aktywna.
Jeśli wiesz już, jaki panel ma sens, zostaje jeszcze ostatnia rzecz: co właściwie zrobić z wynikiem i kiedy nie czekać na kolejne dni z konsultacją.
Najkrótsza droga do sensownej diagnostyki
Jeżeli mam sprowadzić cały temat do jednego zdania, to brzmi ono tak: dobrze dobrane badanie wygrywa z przypadkowym pakietem. Przy świeżym kontakcie liczy się czas, przy objawach liczy się miejsce pobrania, a przy wynikach krwi liczy się okno diagnostyczne. To właśnie te trzy elementy najczęściej decydują, czy diagnostyka coś wyjaśni.
Po dodatnim wyniku zwykle potrzebna jest już nie tylko interpretacja, ale też leczenie i rozmowa o partnerze lub partnerach, żeby nie wrócić do punktu wyjścia po kilku tygodniach. Do czasu wyjaśnienia sytuacji lepiej ograniczyć kontakty seksualne, bo ponowne zakażenie potrafi wyglądać dokładnie tak samo jak pierwsze.
Jeśli objawy są silne, utrzymują się mimo ujemnego moczu, pojawia się ból jąder, gorączka, owrzodzenia albo wyciek z cewki, nie czekam na „lepszy moment”. Wtedy sens ma szybka wizyta u urologa, ginekologa albo w poradni zajmującej się zakażeniami przenoszonymi drogą płciową, bo tam diagnostyka jest układana pod konkretny problem, a nie pod przypadkowy zestaw badań.